Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, najczęściej na dłoniach, stopach, a także na twarzy i narządach płciowych. Ich pojawienie się często budzi niepokój i pytania o źródło problemu. Kluczowym czynnikiem wywołującym kurzajki jest infekcja wirusowa. Konkretnie, za powstawanie tych nieestetycznych zmian odpowiada wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Wirus HPV istnieje w wielu odmianach, a niektóre z nich mają predyspozycje do atakowania skóry i błon śluzowych, prowadząc do nadmiernego rozrostu komórek nabłonkowych. Wirus ten jest niezwykle rozpowszechniony w populacji. Szacuje się, że nawet 70-80% ludzi na świecie miało w pewnym momencie życia kontakt z wirusem HPV, choć nie u każdego musi to skutkować rozwojem widocznych brodawek. Ukryta infekcja lub brak objawów przez długi czas są możliwe.
Droga zakażenia wirusem HPV jest zazwyczaj bezpośrednia – poprzez kontakt skóra do skóry z osobą zakażoną lub dotykanie przedmiotów, na których obecny jest wirus. Szczególnie podatne na zakażenie są miejsca, gdzie skóra jest uszkodzona, na przykład drobne skaleczenia, otarcia czy pęknięcia. Wilgotne środowisko, takie jak baseny, sauny czy łaźnie publiczne, stanowi idealne miejsce do przetrwania i rozprzestrzeniania się wirusa, dlatego ryzyko zakażenia w takich miejscach jest podwyższone. Warto podkreślić, że wirus HPV jest bardzo zaraźliwy i może przetrwać na różnych powierzchniach przez pewien czas.
Czynniki sprzyjające rozwojowi kurzajek w różnych miejscach ciała
Choć główną przyczyną kurzajek jest wirus HPV, istnieje szereg czynników, które mogą zwiększać prawdopodobieństwo zakażenia i rozwoju widocznych zmian skórnych. Osłabiony układ odpornościowy jest jednym z kluczowych elementów, który pozwala wirusowi na swobodniejsze namnażanie się i wywoływanie objawów. Osoby z obniżoną odpornością, na przykład po przeszczepach narządów, osoby chore na AIDS, czy też pacjenci poddawani chemioterapii, są bardziej narażone na rozwój rozległych i trudnych do leczenia brodawek.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, których układ immunologiczny nie jest jeszcze w pełni rozwinięty, często częściej zapadają na kurzajki. Jednakże, brodawki mogą pojawić się w każdym wieku. Ponadto, predyspozycje genetyczne mogą wpływać na indywidualną podatność na infekcję HPV i rozwój kurzajek. Niektórzy ludzie po prostu mają silniejszą naturalną odporność na wirusa, podczas gdy inni są bardziej podatni.
Długotrwałe narażenie na wilgoć, jak wspomniano wcześniej, jest istotnym czynnikiem ryzyka, zwłaszcza w przypadku brodawek stóp, znanych jako kurzajki podeszwowe. Chodzenie boso w miejscach publicznych, takich jak szatnie czy baseny, ułatwia kontakt z wirusem. Uszkodzenia skóry, nawet drobne, stanowią bramę dla wirusa. Dlatego też, dbanie o higienę stóp, noszenie obuwia ochronnego w miejscach publicznych oraz unikanie nadmiernego wysuszania skóry mogą pomóc w zapobieganiu infekcji.
Jak wirus HPV prowadzi do powstania nieestetycznych zmian skórnych
Po zakażeniu wirusem HPV, wirus przedostaje się do komórek naskórka, gdzie zaczyna się namnażać. Mechanizm działania wirusa polega na wykorzystaniu maszynerii komórkowej gospodarza do replikacji swojego materiału genetycznego. Wirus HPV atakuje przede wszystkim komórki warstwy podstawnej naskórka, które są odpowiedzialne za jego odnawianie. Wnikając do tych komórek, wirus powoduje ich niekontrolowany podział.
W rezultacie dochodzi do przyspieszonego wzrostu i proliferacji komórek skóry w miejscu infekcji. Te nadmiernie namnożone komórki tworzą charakterystyczne uwypuklenie, które znamy jako kurzajkę. Zmiany te mogą mieć różną wielkość, kształt i kolor, w zależności od typu wirusa HPV oraz lokalizacji na ciele. Niektóre brodawki są płaskie i gładkie, inne mają szorstką, brodawkowatą powierzchnię.
Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się widocznych objawów, może być bardzo zróżnicowany. Zazwyczaj trwa od kilku tygodni do kilku miesięcy, a czasami nawet dłużej. W tym czasie wirus może rozwijać się bezobjawowo, co ułatwia jego nieświadome przenoszenie na inne osoby lub inne części własnego ciała. Zrozumienie tego mechanizmu jest kluczowe dla profilaktyki i skutecznego leczenia.
Wpływ bezpośredniego kontaktu i otoczenia na przenoszenie wirusa
Bezpośredni kontakt fizyczny jest najczęstszym sposobem przenoszenia wirusa HPV, który prowadzi do powstania kurzajek. Dotknięcie skóry osoby zakażonej, która ma aktywne brodawki, może spowodować przeniesienie wirusa na własną skórę. Jest to szczególnie łatwe, gdy mamy do czynienia z miejscami, gdzie występuje duża koncentracja ludzi i gdzie higiena może być utrudniona. Publiczne miejsca takie jak baseny, siłownie, prysznice, a nawet wspólne ręczniki czy obuwie, mogą stać się nośnikami wirusa.
Wirus HPV jest odporny na wysuszenie i może przetrwać na powierzchniach przez pewien czas, co zwiększa ryzyko zakażenia poprzez przedmioty. Dotykanie poręczy, klamek, sprzętu sportowego czy innych przedmiotów, które miały kontakt z zakażoną osobą, może prowadzić do przeniesienia wirusa. Dlatego tak ważne jest utrzymanie wysokiego poziomu higieny osobistej, zwłaszcza w miejscach publicznych. Regularne mycie rąk, szczególnie po powrocie do domu lub po skorzystaniu z toalety publicznej, jest jednym z najskuteczniejszych sposobów zapobiegania.
Autoinokulacja, czyli przeniesienie wirusa z jednej części ciała na drugą, jest również częstym zjawiskiem. Dotykanie istniejącej kurzajki, a następnie drapanie lub dotykanie innej części skóry, może prowadzić do powstania nowych zmian. Dzieci, które często drapią kurzajki, są szczególnie narażone na autoinokulację. Świadomość tych dróg przenoszenia jest kluczowa w zapobieganiu rozprzestrzenianiu się wirusa i powstawaniu nowych kurzajek.
Jak dbać o skórę zapobiegając rozprzestrzenianiu się wirusa
Ochrona skóry przed wirusem HPV i zapobieganie rozprzestrzenianiu się kurzajek wymaga świadomego podejścia do higieny i pielęgnacji. Kluczowe jest utrzymanie skóry w dobrej kondycji, aby była mniej podatna na wniknięcie wirusa. Regularne nawilżanie skóry pomaga zapobiegać jej pękaniu i powstawaniu mikrourazów, które mogą stanowić drogę dla infekcji. Stosowanie łagodnych środków myjących, które nie naruszają naturalnej bariery ochronnej skóry, jest również ważne.
Unikanie nadmiernego kontaktu z wodą, który może prowadzić do rozmiękczenia skóry i zwiększenia jej podatności na infekcje, jest zalecane. Po kąpieli lub pływaniu, dokładne osuszenie skóry, zwłaszcza między palcami u stóp, jest bardzo ważne. W miejscach publicznych, takich jak baseny, sauny czy siłownie, należy zawsze nosić klapki lub inne obuwie ochronne. To tworzy barierę między stopami a potencjalnie zakażonymi powierzchniami.
Jeśli masz już kurzajkę, ważne jest, aby unikać jej drapania, gryzienia lub wyciskania. Takie działania mogą nie tylko nasilić stan zapalny, ale również doprowadzić do rozsiewu wirusa na inne obszary skóry lub do zakażenia innych osób. W przypadku zauważenia niepokojących zmian skórnych, najlepiej skonsultować się z lekarzem dermatologiem, który pomoże dobrać odpowiednią metodę leczenia i udzieli wskazówek dotyczących profilaktyki.
Rola układu odpornościowego w walce z wirusem HPV
Układ odpornościowy odgrywa kluczową rolę w zapobieganiu zakażeniu wirusem HPV oraz w eliminacji już istniejących kurzajek. Kiedy wirus HPV wnika do organizmu, układ immunologiczny rozpoznaje go jako obcego najeźdźcę i rozpoczyna reakcję obronną. Komórki odpornościowe, takie jak limfocyty T, są odpowiedzialne za identyfikację i niszczenie zainfekowanych komórek. U osób ze sprawnym układem odpornościowym, wirus jest często skutecznie zwalczany, zanim zdąży wywołać widoczne zmiany skórne.
Jednakże, u osób z osłabioną odpornością, wirus HPV może łatwiej namnażać się i prowadzić do rozwoju brodawek. Czynniki takie jak stres, niedobory żywieniowe, choroby przewlekłe, czy przyjmowanie leków immunosupresyjnych mogą osłabiać naturalne mechanizmy obronne organizmu. W takich przypadkach, nawet niewielka ekspozycja na wirusa może skutkować pojawieniem się kurzajek, które mogą być bardziej uporczywe i trudniejsze do leczenia.
Wzmocnienie układu odpornościowego jest zatem jednym z najlepszych sposobów na zapobieganie kurzajkom i przyspieszenie procesu ich zanikania. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to podstawowe elementy wspierające prawidłowe funkcjonowanie układu immunologicznego. W niektórych przypadkach, lekarz może zalecić suplementację konkretnymi witaminami, na przykład witaminą C, która ma właściwości antyoksydacyjne i wspiera działanie układu odpornościowego.
Specyficzne rodzaje kurzajek i ich powiązanie z typem wirusa HPV
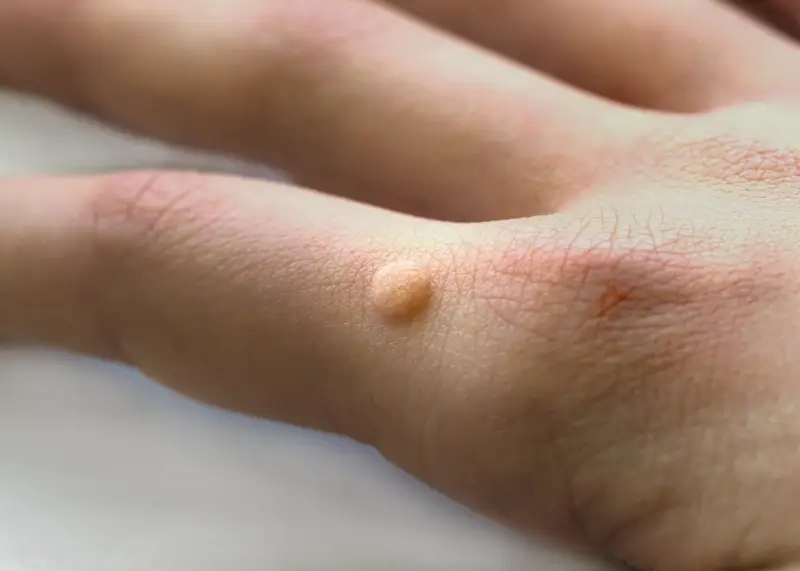
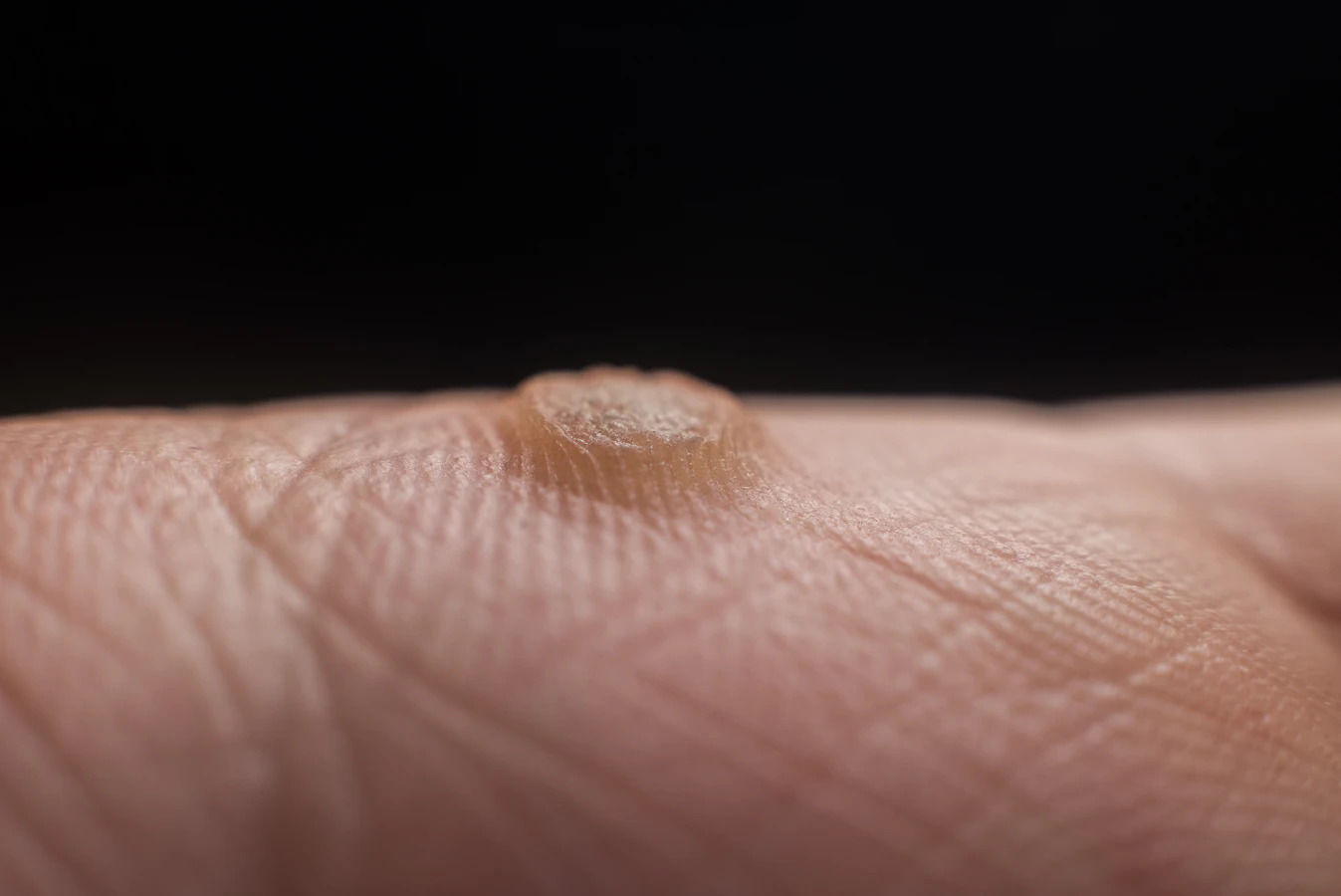
Istnieje wiele rodzajów kurzajek, a ich wygląd i lokalizacja często zależą od konkretnego typu wirusa HPV, który wywołał infekcję. Najczęściej spotykane są kurzajki zwykłe, które zazwyczaj pojawiają się na dłoniach i palcach. Mają one szorstką, nierówną powierzchnię i mogą być pojedyncze lub występować w skupiskach. Są one wywoływane przez typy wirusa HPV, takie jak HPV-1, HPV-2 i HPV-4.
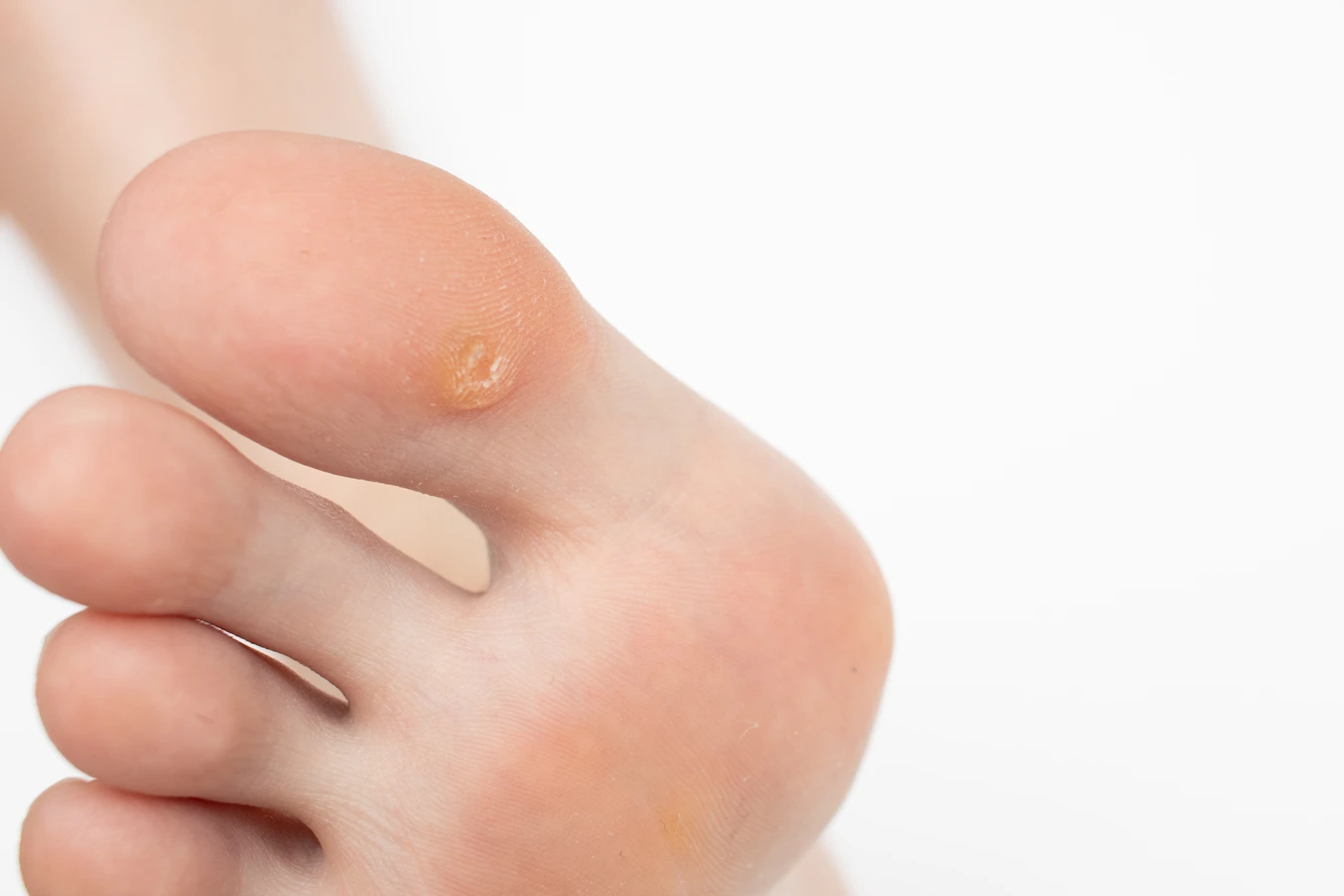
Kurzajki podeszwowe, znane również jako odciski, lokalizują się na podeszwach stóp. Często są bolesne podczas chodzenia, ponieważ nacisk ciała wciska je do wnętrza skóry. Mają one zazwyczaj płaską powierzchnię z widocznymi, ciemnymi punkcikami w środku, które są naczyniami krwionośnymi. Za ich powstawanie odpowiadają głównie wirusy HPV-1, HPV-4.
Brodawki płaskie są zazwyczaj mniejsze, gładkie i lekko uniesione ponad powierzchnię skóry. Mogą pojawić się na twarzy, szyi, dłoniach i kolanach. Są one często wywoływane przez wirusy HPV-3 i HPV-10. Z kolei kurzajki nitkowate, czyli cienkie i wydłużone zmiany, najczęściej lokalizują się na twarzy, wokół ust i nosa, a także na szyi. Są one zazwyczaj związane z wirusami HPV-1, HPV-2.
Warto pamiętać, że niektóre typy wirusa HPV, zwłaszcza te związane z brodawkami płciowymi (kłykciny kończyste), są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Zrozumienie, jaki typ wirusa HPV jest odpowiedzialny za dane zmiany, może pomóc w wyborze najskuteczniejszej metody leczenia.