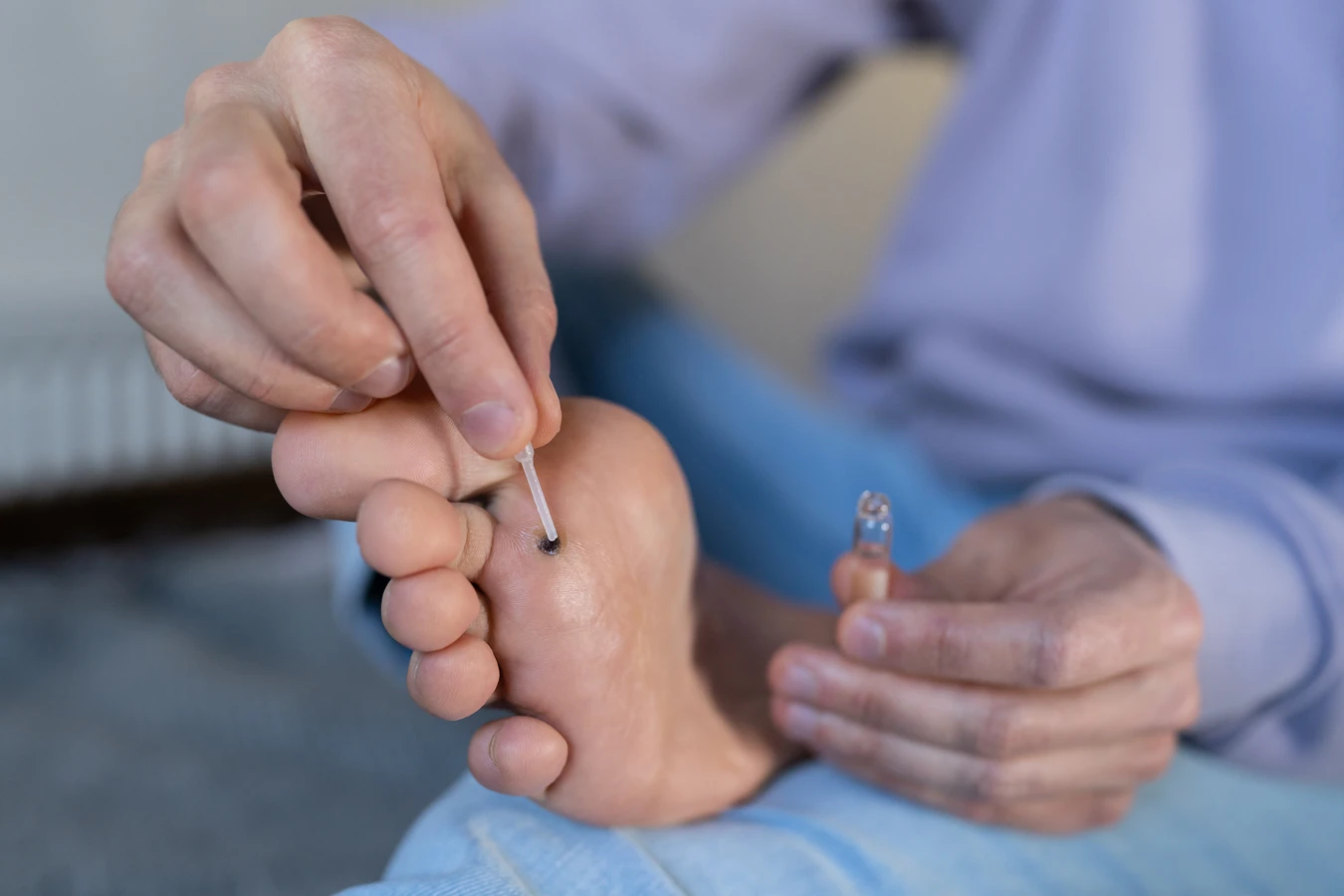
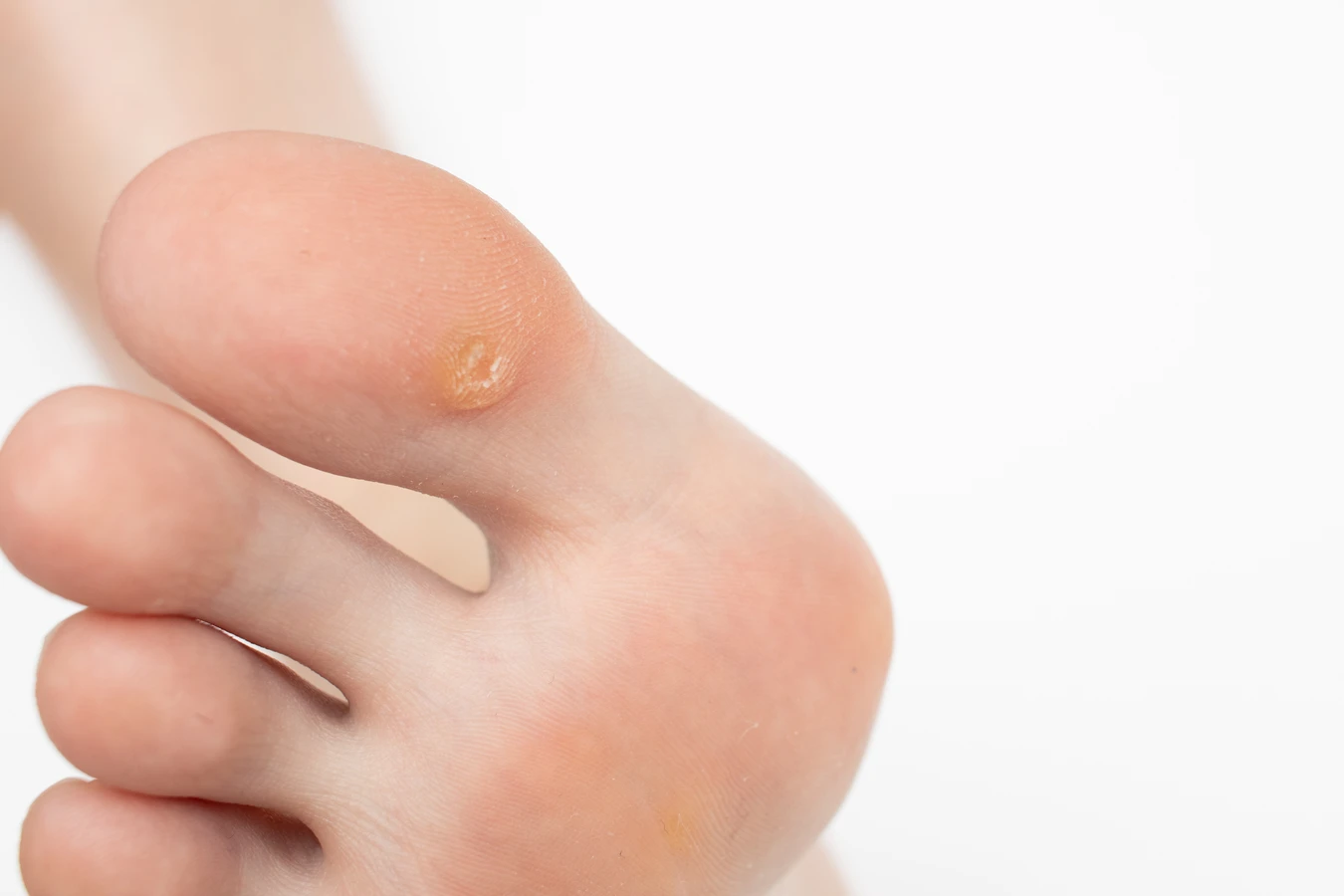
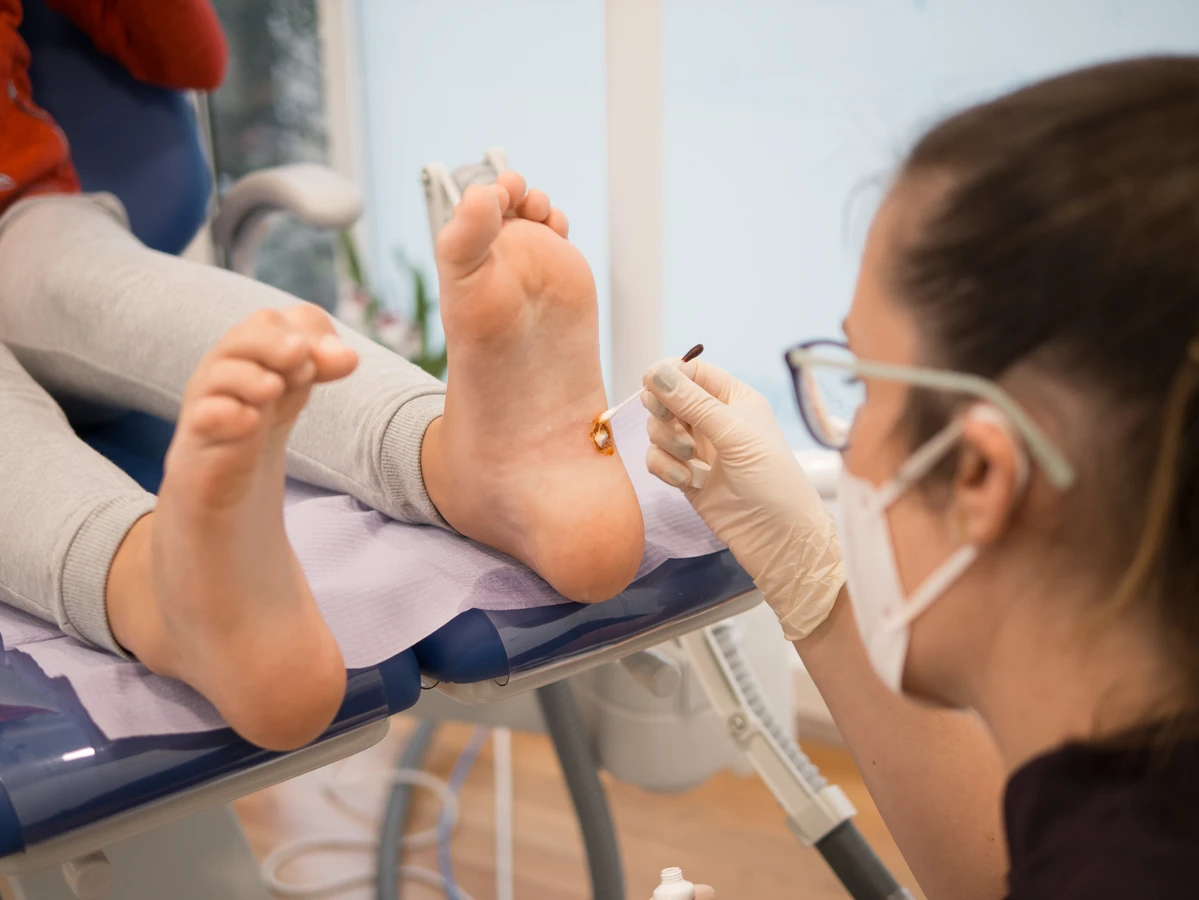
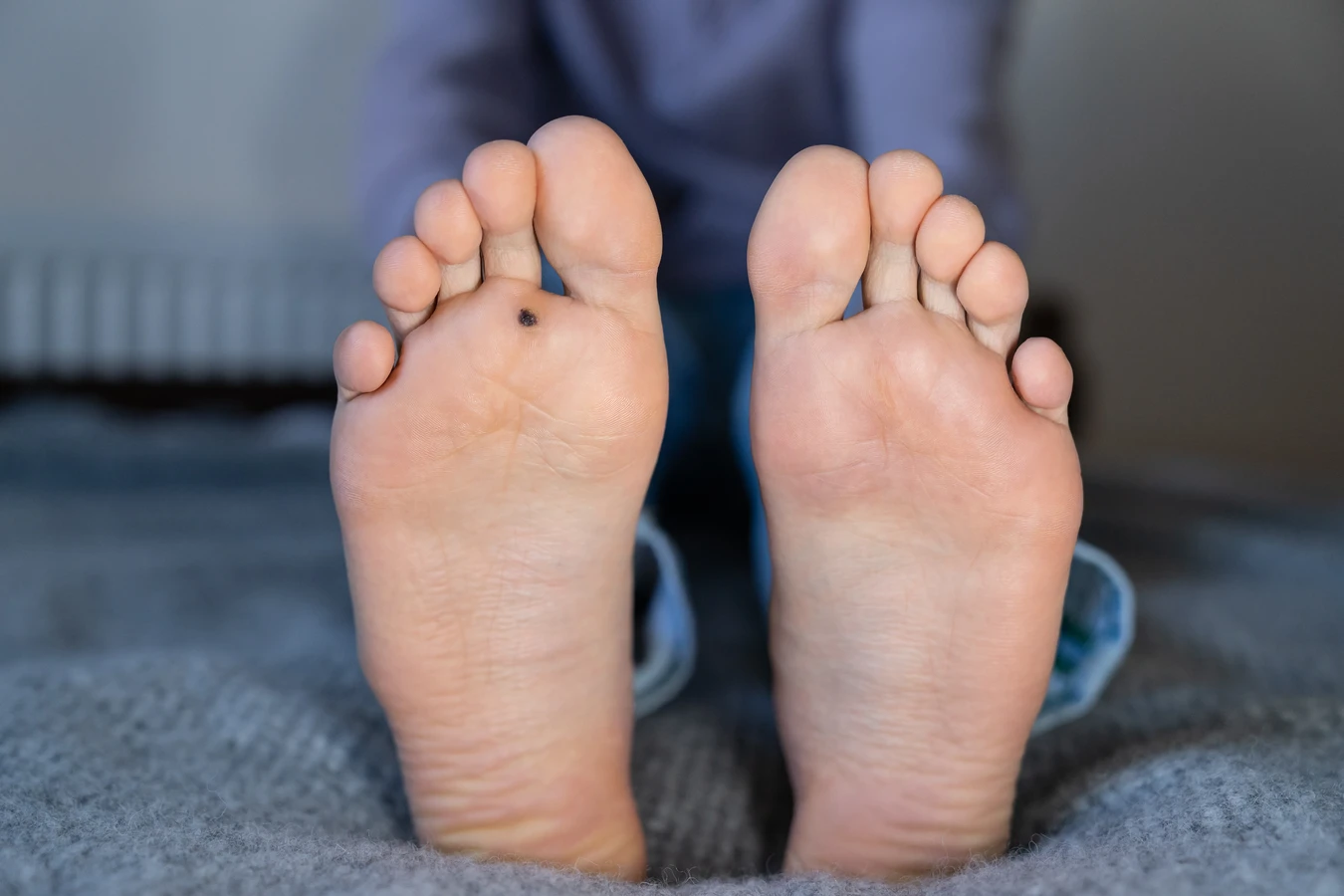
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które spędzają sen z powiek wielu osobom. Ich pojawienie się bywa zaskoczeniem, a dla niektórych stanowi przyczynę dyskomfortu i kompleksów. Zrozumienie, skąd się biorą kurzajki, jest kluczowe do zapobiegania ich powstawaniu oraz skutecznego leczenia. Głównym winowajcą w tej historii jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Ten wszechobecny wirus występuje w ponad stu różnych typach, z których część odpowiedzialna jest za powstawanie kurzajek na różnych częściach ciała. Nie każdy kontakt z wirusem HPV prowadzi do powstania brodawki. Nasz układ odpornościowy często potrafi skutecznie zwalczyć infekcję, zanim jeszcze pojawią się jakiekolwiek widoczne zmiany. Jednak w przypadku osłabionej odporności lub specyficznych predyspozycji organizmu, wirus może namnażać się w komórkach naskórka, prowadząc do ich nadmiernego rozrostu i tworzenia charakterystycznych, nierównych narośli.
Wirus HPV jest niezwykle zaraźliwy i może przenosić się drogą bezpośredniego kontaktu skóra do skóry lub poprzez pośrednie dotknięcie zakażonych powierzchni. Miejsca takie jak baseny, siłownie, publiczne prysznice czy przebieralnie stanowią idealne środowisko do jego rozprzestrzeniania się, ze względu na panującą tam wilgoć i ciepło, które sprzyjają przeżyciu wirusa. Nawet drobne skaleczenia czy otarcia na skórze mogą stanowić bramę dla wirusa, ułatwiając mu wniknięcie do organizmu.
Poznaj główne przyczyny powstawania kurzajek u dorosłych
U dorosłych osób, podobnie jak u dzieci, główną przyczyną pojawienia się kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle powszechny i istnieje wiele jego typów, które różnią się między sobą. Niektóre z nich preferują określone obszary ciała, prowadząc do powstawania specyficznych rodzajów brodawek.
Czynniki, które mogą zwiększać ryzyko rozwoju kurzajek u dorosłych, obejmują między innymi osłabienie układu odpornościowego. Jest to sytuacja, która może wystąpić z wielu powodów. Długotrwały stres, niedobory żywieniowe, choroby przewlekłe, przyjmowanie niektórych leków immunosupresyjnych lub przebyte infekcje mogą znacząco obniżyć zdolność organizmu do walki z wirusami, w tym z HPV.
Kontakt z wirusem HPV najczęściej odbywa się poprzez bezpośrednie dotknięcie zainfekowanej skóry lub pośrednio, przez kontakt z przedmiotami, które miały styczność z wirusem. Miejsca publiczne o podwyższonej wilgotności, takie jak baseny, sauny, szatnie czy siłownie, są szczególnie sprzyjającym środowiskiem dla przetrwania i transmisji wirusa. Należy również pamiętać, że nie każda ekspozycja na wirusa kończy się powstaniem kurzajki. Wiele zależy od indywidualnej reakcji organizmu i stanu jego odporności.
Dodatkowo, drobne uszkodzenia skóry, takie jak skaleczenia, zadrapania czy otarcia, mogą stanowić „wrotka” dla wirusa, ułatwiając mu wniknięcie do głębszych warstw naskórka. Osoby pracujące w zawodach wymagających częstego kontaktu z wodą lub wilgocią, na przykład fryzjerzy czy pracownicy gastronomii, mogą być bardziej narażone na infekcję. Z kolei osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, mogą mieć uszkodzoną barierę ochronną skóry, co ułatwia wirusowi penetrację.
Zrozumienie skąd się biorą kurzajki u dzieci
Kurzajki u dzieci to częsty problem, który może budzić niepokój rodziców. Głównym winowajcą, podobnie jak w przypadku dorosłych, jest wirus brodawczaka ludzkiego (HPV). Dzieci, ze względu na rozwijający się jeszcze układ odpornościowy, mogą być bardziej podatne na infekcje wirusowe, w tym na HPV.
Kontakt z wirusem HPV u najmłodszych często odbywa się w miejscach, gdzie dzieci spędzają dużo czasu i gdzie panują sprzyjające warunki do transmisji wirusa. Mowa tu przede wszystkim o przedszkolach, szkołach, placach zabaw, a także o popularnych wśród rodzin miejscach rekreacji, takich jak baseny czy aquaparki. W tych miejscach, poprzez bezpośredni kontakt skóra do skóry lub przez dotykanie zakażonych powierzchni, wirus łatwo może przenieść się na dziecko.
Częstym sposobem przenoszenia wirusa jest również samookaleczenie. Dzieci mają tendencję do drapania i skubania istniejących kurzajek, co może prowadzić do rozsiewania wirusa na inne części ciała. Jeśli dziecko ma na przykład kurzajkę na ręce i później dotyka nią twarzy, może doprowadzić do pojawienia się brodawki w nowym miejscu. Podobnie, jeśli dziecko ma skaleczenie lub otarcie na skórze, wirus łatwiej może się w niej zagnieździć.
Dodatkowo, dzieci mogą zarażać się od innych dzieci, które już mają kurzajki. Wirus HPV jest bardzo zaraźliwy i łatwo przenosi się w środowisku dziecięcym. Niska higiena, takie jak dzielenie się zabawkami czy ręcznikami, może dodatkowo sprzyjać rozprzestrzenianiu się infekcji. Ważne jest, aby od najmłodszych lat uczyć dzieci zasad higieny osobistej, w tym regularnego mycia rąk, co może stanowić pierwszą linię obrony przed wieloma infekcjami wirusowymi.
Wirusy brodawczaka ludzkiego jako źródło powstawania kurzajek
Jak już wielokrotnie wspomniano, fundamentalnym źródłem powstawania kurzajek są wirusy brodawczaka ludzkiego, znane powszechnie jako HPV. Są to wirusy z rodziny Papillomaviridae, które charakteryzują się tropizmem do nabłonka płaskiego. Istnieje ponad 150 znanych typów wirusa HPV, z których około 60-70 jest odpowiedzialnych za zmiany skórne, w tym za kurzajki.
Wirus HPV wnika do komórek nabłonka poprzez mikrouszkodzenia skóry lub błon śluzowych. Po wniknięciu do komórki, wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza, co prowadzi do zaburzeń w jej cyklu życiowym. Komórki zainfekowane wirusem HPV zaczynają się nadmiernie namnażać, tworząc charakterystyczne, nieprawidłowe wyrostki – właśnie kurzajki.
Różne typy wirusa HPV predysponują do powstawania konkretnych rodzajów brodawek. Na przykład, typy HPV 1 i 2 są najczęściej odpowiedzialne za brodawki pospolite, które pojawiają się na dłoniach i stopach. Typy HPV 3 i 10 często wywołują brodawki płaskie, zlokalizowane głównie na twarzy i grzbietach dłoni. Brodawki stóp, czyli tzw. kurzajki podeszwowe, są zazwyczaj spowodowane przez typy HPV 1, 2 i 4. Z kolei brodawki łokciowe (mozaikowe) mogą być wywołane przez te same typy wirusów, co brodawki pospolite.
Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajki, może być bardzo zmienny. Zwykle trwa od kilku tygodni do kilku miesięcy, a nawet do roku. W tym czasie wirus może się rozwijać w ukryciu, zanim stanie się widoczny na skórze. Ważne jest zrozumienie, że obecność wirusa HPV w organizmie nie zawsze oznacza natychmiastowe pojawienie się kurzajek. Wiele zależy od siły układu odpornościowego.
Czynniki ryzyka sprzyjające powstawaniu kurzajek
Chociaż wirus HPV jest główną przyczyną powstawania kurzajek, nie każdy, kto ma z nim kontakt, zachoruje. Istnieje szereg czynników ryzyka, które mogą zwiększać prawdopodobieństwo rozwoju brodawek. Zrozumienie tych czynników jest kluczowe w profilaktyce i leczeniu.
Jednym z najważniejszych czynników jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład po przebytych chorobach, w trakcie leczenia immunosupresyjnego, zakażone wirusem HIV, a także osoby starsze i małe dzieci, są bardziej podatne na infekcję HPV i rozwój kurzajek. Osłabiona odporność oznacza, że organizm ma mniejsze zdolności do zwalczania wirusa.
Częsty kontakt z wodą i wilgocią to kolejny czynnik ryzyka. Wirus HPV rozwija się najlepiej w ciepłym i wilgotnym środowisku. Dlatego osoby, które często przebywają na basenach, w saunach, łaźniach parowych czy pracują w wilgotnych warunkach (np. pracownicy myjni samochodowych, gastronomii), są bardziej narażone na zakażenie. Nawet drobne skaleczenia i otarcia na skórze, które są bardziej prawdopodobne w wilgotnym środowisku, ułatwiają wirusowi wniknięcie.
Uszkodzenia skóry stanowią otwartą drogę dla wirusa. Nawet niewielkie skaleczenia, zadrapania, otarcia czy pęknięcia naskórka mogą ułatwić wirusowi HPV przedostanie się do głębszych warstw skóry i rozpoczęcie infekcji. Dotyczy to szczególnie osób z tendencją do suchości skóry, pękania jej na piętach czy z problemami takimi jak egzema, które naruszają barierę ochronną skóry.
Wreszcie, kontakt z osobami zakażonymi lub z powierzchniami, na których znajdują się wirusy, jest podstawowym sposobem transmisji. Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, obuwie czy ubrania, może prowadzić do przeniesienia wirusa. W miejscach publicznych, takich jak siłownie czy baseny, łatwo jest dotknąć zakażonej powierzchni i przenieść wirusa na własną skórę.
Jak dochodzi do transmisji wirusa HPV wywołującego kurzajki
Transmisja wirusa brodawczaka ludzkiego (HPV), który jest główną przyczyną powstawania kurzajek, odbywa się na kilka sposobów, głównie poprzez bezpośredni kontakt z zakażoną skórą lub pośrednio przez kontakt z zainfekowanymi przedmiotami. Zrozumienie mechanizmów tej transmisji jest kluczowe dla skutecznej profilaktyki.
Najczęstszą drogą zakażenia jest bezpośredni kontakt skóra do skóry. Jeśli osoba ma kurzajkę, wirusy znajdują się na jej powierzchni. Dotknięcie takiej kurzajki, a następnie dotknięcie własnej skóry lub skóry innej osoby, może doprowadzić do przeniesienia wirusa. Dotyczy to zwłaszcza miejsc, gdzie skóra jest uszkodzona, na przykład przez skaleczenia, otarcia, pęknięcia czy otarcia.
Pośrednia transmisja wirusa jest równie częsta, szczególnie w miejscach publicznych. Wirus HPV może przetrwać na różnych powierzchniach, takich jak podłogi w szatniach i pod prysznicami, ręczniki, obuwie, a nawet klamki czy poręcze. Dotknięcie takiej zakażonej powierzchni, a następnie dotknięcie własnej skóry, może skutkować infekcją. Szczególnie sprzyjające dla przetrwania wirusa są wilgotne i ciepłe środowiska, co tłumaczy częste występowanie kurzajek u osób korzystających z basenów, saun czy siłowni.
Samozakażenie, czyli przeniesienie wirusa z jednej części ciała na inną, również odgrywa znaczącą rolę. Osoby, które mają tendencję do drapania, skubania lub obgryzania kurzajek, mogą nieświadomie przenosić wirusa na inne obszary skóry. Na przykład, drapanie kurzajki na palcu może doprowadzić do pojawienia się nowej brodawki na twarzy lub innej części ciała.
Warto zaznaczyć, że nie każda ekspozycja na wirusa HPV prowadzi do powstania kurzajki. Wiele zależy od indywidualnej odpowiedzi immunologicznej organizmu. Silny układ odpornościowy jest w stanie zwalczyć wirusa, zanim jeszcze dojdzie do rozwoju widocznych zmian skórnych. Jednak w przypadku osłabienia odporności, wirus może łatwiej zainfekować komórki naskórka i doprowadzić do powstania brodawki.
Zapobieganie powstawaniu kurzajek i ich nawrotom
Skuteczne zapobieganie powstawaniu kurzajek oraz minimalizowanie ryzyka ich nawrotów opiera się na kilku kluczowych zasadach, które dotyczą higieny osobistej, unikania kontaktu z wirusem oraz dbania o ogólny stan zdrowia.
Podstawą profilaktyki jest utrzymanie wysokiego poziomu higieny osobistej. Regularne mycie rąk, zwłaszcza po kontakcie z powierzchniami publicznymi lub po powrocie do domu, może znacząco zredukować ryzyko przeniesienia wirusa. Warto również unikać dotykania nieznanych zmian skórnych na ciele oraz powstrzymać się od drapania, skubania czy obgryzania istniejących kurzajek, aby zapobiec samozakażeniu.
Unikanie miejsc, w których wirus HPV łatwo się rozprzestrzenia, jest równie ważne. W miejscach takich jak baseny, siłownie, publiczne prysznice czy szatnie, zaleca się noszenie obuwia ochronnego, na przykład klapków. Pozwala to na stworzenie bariery między skórą stóp a potencjalnie zakażonymi powierzchniami.
Wzmocnienie układu odpornościowego stanowi kolejny istotny element profilaktyki. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które pozytywnie wpływają na funkcjonowanie układu odpornościowego. Silna odporność jest w stanie skuteczniej zwalczać wirusy, w tym HPV, zanim zdążą one wywołać objawy.
W przypadku osób, które miały już kurzajki, istnieje zwiększone ryzyko nawrotu infekcji. Dlatego ważne jest, aby po wyleczeniu brodawek nadal przestrzegać zasad profilaktyki. Warto również pamiętać o regularnych kontrolach skóry, zwłaszcza jeśli pojawią się jakiekolwiek nowe, podejrzane zmiany. W przypadku wątpliwości, zawsze należy skonsultować się z lekarzem.