Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich obecność często budzi niepokój i pytania o pochodzenie. Zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego (HPV), który należy do bardzo licznej grupy wirusów. Istnieje ponad sto jego typów, a każdy z nich ma predyspozycje do atakowania określonych obszarów skóry i błon śluzowych. Nie każdy kontakt z wirusem HPV prowadzi do rozwoju kurzajek. Nasz układ odpornościowy zazwyczaj radzi sobie z infekcją, zanim zdąży ona objawić się w postaci widocznych zmian. Jednak u osób z osłabioną odpornością, na przykład z powodu choroby, przyjmowania leków immunosupresyjnych lub po prostu w wyniku naturalnego spadku odporności, wirus ma większe szanse na namnożenie się i wywołanie zmian skórnych.
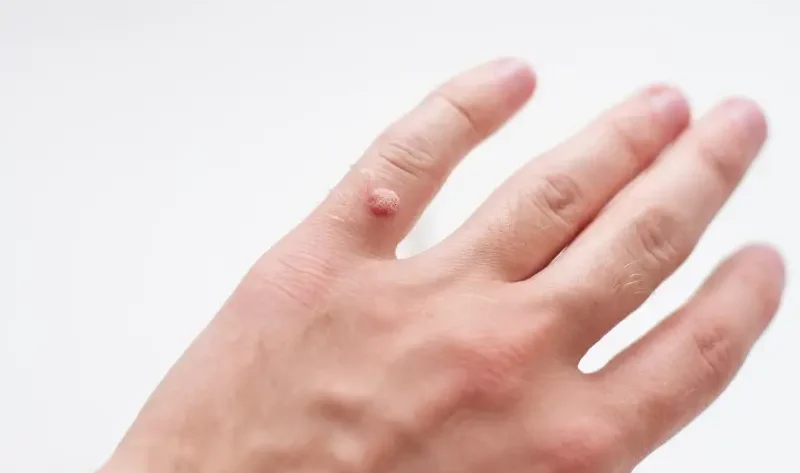
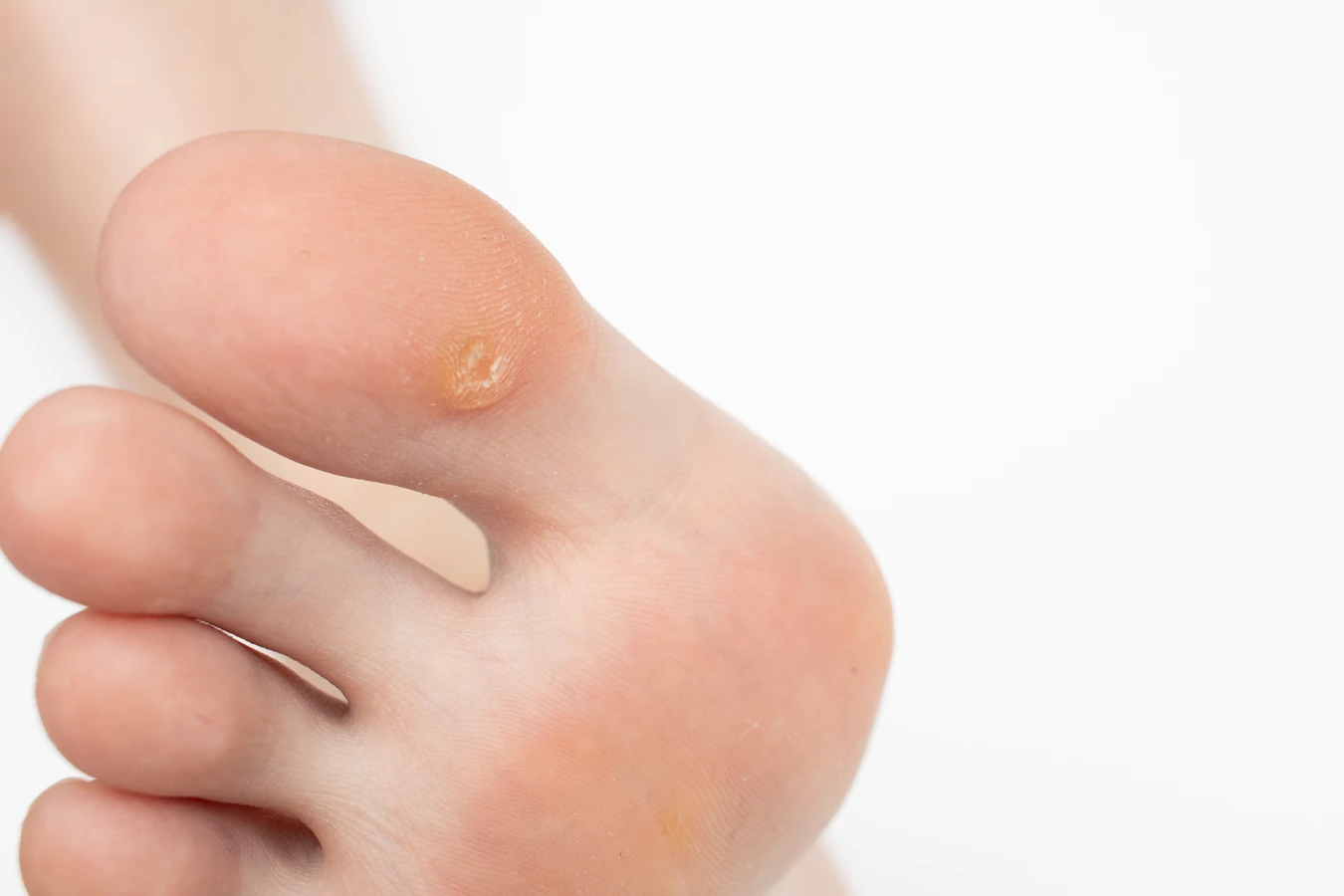
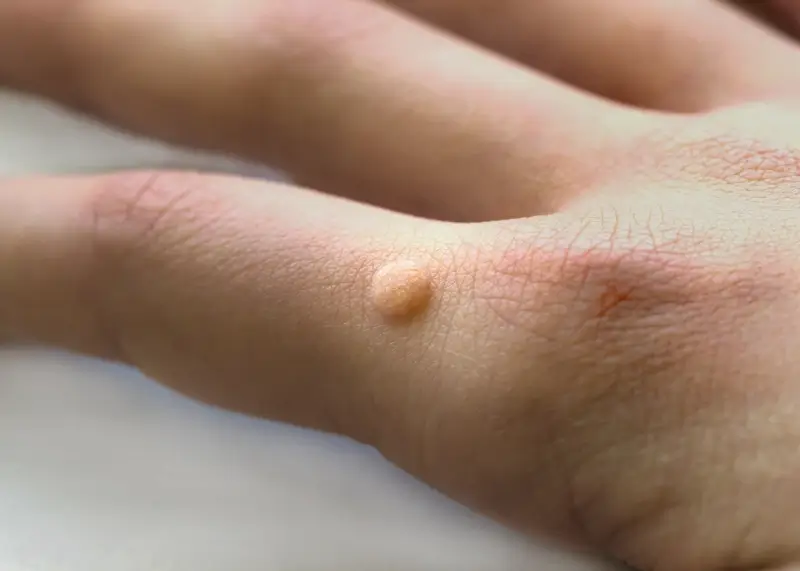
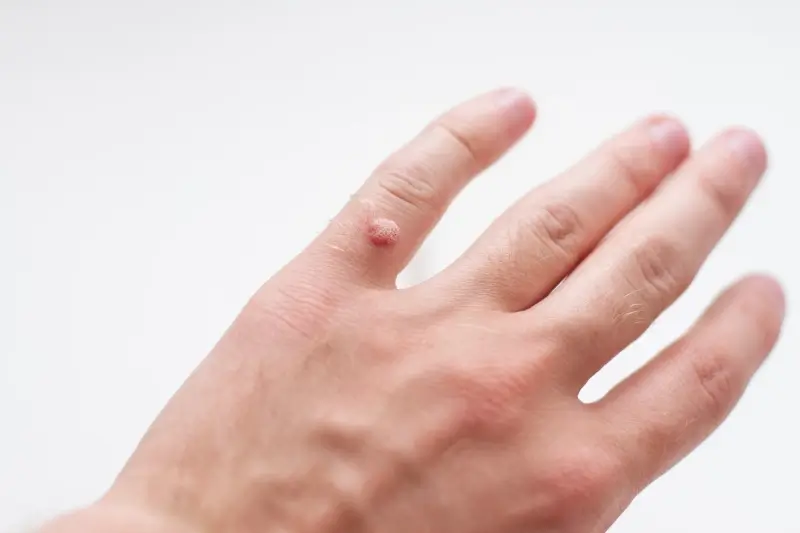
Rozpoznanie kurzajek nie jest zazwyczaj trudne, choć w niektórych przypadkach mogą być mylone z innymi zmianami skórnymi. Ich wygląd zależy od lokalizacji i typu wirusa, który je wywołał. Najczęściej przybierają postać twardych, szorstkich grudek, które mogą mieć kolor skóry lub być lekko ciemniejsze. Mogą być pojedyncze lub tworzyć grupy. Na stopach często pojawiają się brodawki podeszwowe, które są spłaszczone przez nacisk podczas chodzenia i mogą być bolesne. Na dłoniach i palcach dominują brodawki zwykłe, które mają bardziej wypukły kształt. Kurzajki na twarzy, zwłaszcza u dzieci, mogą przybierać postać drobnych, gładkich grudek. Czasami, zwłaszcza na brodawkach, można dostrzec drobne czarne punkciki – są to zatkane naczynia krwionośne, które są charakterystycznym objawem kurzajki. Warto podkreślić, że nie wszystkie zmiany o podobnym wyglądzie są kurzajkami, dlatego w przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Główna przyczyna powstawania kurzajek czyli wirus brodawczaka ludzkiego
Podstawową i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV. Ten wirus ma zdolność do atakowania komórek naskórka, powodując ich niekontrolowane namnażanie się, co w efekcie prowadzi do powstania charakterystycznych zmian skórnych. HPV jest niezwykle rozpowszechniony w populacji, a szacuje się, że większość osób przynajmniej raz w życiu miała z nim kontakt. Wirus ten jest przekazywany głównie przez bezpośredni kontakt skóra do skóry, a także przez pośredni kontakt z zakażonymi powierzchniami. Łatwo przenosi się w miejscach wilgotnych i ciepłych, takich jak baseny, sauny, szatnie czy siłownie. Istnieje ponad sto typów wirusa HPV, z których niektóre wywołują kurzajki, a inne mogą prowadzić do poważniejszych schorzeń, w tym nowotworów. Typy wirusa odpowiedzialne za powstawanie kurzajek zazwyczaj nie są tymi samymi, które zwiększają ryzyko rozwoju raka.
Sam kontakt z wirusem HPV nie zawsze skutkuje pojawieniem się kurzajek. Kluczową rolę odgrywa tutaj stan naszego układu odpornościowego. Silna i sprawnie działająca odporność jest w stanie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Wirus pozostaje wówczas w organizmie w stanie uśpienia lub zostaje całkowicie wyeliminowany. Jednakże, gdy układ odpornościowy jest osłabiony, na przykład w wyniku przewlekłego stresu, niedoborów żywieniowych, chorób przewlekłych, przyjmowania leków immunosupresyjnych po przeszczepach lub w przebiegu infekcji, takich jak grypa czy przeziębienie, wirus HPV może się uaktywnić. Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów, może być różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus powoli namnaża się w komórkach naskórka, prowadząc do jego nieprawidłowego wzrostu.
Czynniki sprzyjające rozwojowi kurzajek i ich rozprzestrzenianiu się
Kolejnym ważnym czynnikiem jest uszkodzenie bariery ochronnej skóry. Wirus HPV najłatwiej wnika do organizmu przez drobne ranki, zadrapania, pęknięcia czy otarcia. Dlatego osoby, które często skaleczą się lub mają suchą, pękającą skórę, są bardziej narażone na infekcję. Szczególną uwagę należy zwrócić na miejsca, gdzie skóra jest narażona na ciągłe urazy, jak na przykład stopy. Osoby, które często chodzą boso, zwłaszcza w miejscach publicznych, takich jak baseny, prysznice, sale gimnastyczne czy szatnie, mają zwiększone ryzyko zakażenia wirusem HPV, który jest tam powszechnie obecny. Wilgotne i ciepłe środowisko sprzyja przetrwaniu i namnażaniu się wirusa na powierzchniach.
Warto również wspomnieć o pewnych zachowaniach, które mogą ułatwiać rozprzestrzenianie się kurzajek:
- Obgryzanie paznokci i skórek wokół paznokci.
- Drapanie istniejących kurzajek, co może prowadzić do przeniesienia wirusa na inne partie ciała lub do zarażenia innych osób.
- Noszenie obcisłych butów, które mogą powodować otarcia i uszkodzenia skóry stóp, ułatwiając wnikanie wirusa.
- Korzystanie ze wspólnych ręczników, obuwia czy narzędzi do pielęgnacji stóp, jeśli nie są one odpowiednio dezynfekowane.
- Wspólne korzystanie z miejsc publicznych o podwyższonej wilgotności bez odpowiedniej ochrony stóp (np. klapków).
Powyższe czynniki, choć mogą wydawać się błahe, w połączeniu z obecnością wirusa HPV i ewentualnym osłabieniem odporności, tworzą sprzyjające środowisko dla rozwoju i rozprzestrzeniania się kurzajek.
Różne rodzaje kurzajek i miejsca, w których najczęściej występują
Kurzajki to niejednorodna grupa zmian skórnych, a ich wygląd i lokalizacja często zależą od konkretnego typu wirusa HPV, który je wywołał. Poznanie tych różnic jest ważne zarówno dla celów diagnostycznych, jak i terapeutycznych. Najczęściej spotykaną odmianą są brodawki zwykłe, czyli typowe kurzajki, które najczęściej pojawiają się na dłoniach, palcach, łokciach i kolanach. Mają one zazwyczaj nieregularny kształt, szorstką powierzchnię i mogą być lekko wypukłe. Ich kolor może być zbliżony do koloru skóry lub być nieco ciemniejszy. Niektóre brodawki zwykłe mogą mieć charakterystyczne czarne punkciki, będące skutkiem zamknięcia naczyń krwionośnych.
Szczególną grupę stanowią brodawki podeszwowe, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są one spłaszczone i wrośnięte w głąb skóry. Mogą być bardzo bolesne i utrudniać poruszanie się. Często otoczone są zrogowaciałą skórą, co utrudnia ich rozpoznanie. Czasami mogą występować w skupiskach, tworząc tzw. mozaikowe brodawki podeszwowe, które są jeszcze bardziej uporczywe w leczeniu. Innym rodzajem są brodawki płaskie, które najczęściej pojawiają się na twarzy, szyi, grzbietach dłoni i nadgarstkach, zwłaszcza u dzieci i młodzieży. Mają one gładką, płaską powierzchnię i są zazwyczaj niewielkie, przypominając drobne grudki. Mogą być lekko wypukłe i mieć kolor skóry lub być lekko brązowawe.
Na narządach płciowych i w okolicy odbytu mogą pojawiać się tzw. kłykciny kończyste, które są spowodowane przez inne typy wirusa HPV. Te zmiany mają zazwyczaj postać kalafiorowatych narośli i wymagają szczególnego podejścia terapeutycznego oraz konsultacji lekarskiej. Warto również wspomnieć o brodawkach nitkowatych, które są cienkie, wydłużone i często pojawiają się na szyi, powiekach lub w okolicy ust. Są one zazwyczaj łagodne, ale mogą być uciążliwe kosmetycznie. Lokalizacja kurzajek jest kluczowa dla ich rozpoznania i wyboru odpowiedniej metody leczenia. Na przykład, brodawki na stopach wymagają innych preparatów i metod niż te pojawiające się na twarzy, aby uniknąć podrażnień i blizn.
Jak można zapobiegać powstawaniu kurzajek i unikać zarażenia
Skuteczne zapobieganie powstawaniu kurzajek opiera się przede wszystkim na ograniczeniu kontaktu z wirusem HPV i wzmocnieniu naturalnych mechanizmów obronnych organizmu. Kluczowe jest przestrzeganie zasad higieny, zwłaszcza w miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone. Zawsze noś klapki lub specjalne obuwie ochronne pod prysznicem, na basenie, w saunie czy w hotelowych łazienkach. To prosta, ale bardzo skuteczna metoda zapobiegania zakażeniom wirusami przenoszącymi się przez kontakt z wilgotnymi powierzchniami. Unikaj chodzenia boso w takich miejscach, nawet jeśli wydają się czyste.
Dbaj o higienę osobistą, regularnie myjąc ręce, zwłaszcza po kontakcie z przedmiotami używanymi przez wiele osób lub po powrocie do domu. Unikaj dzielenia się osobistymi przedmiotami, takimi jak ręczniki, maszynki do golenia, czy skarpetki, ponieważ mogą one przenosić wirusa. Jeśli masz tendencję do obgryzania paznokci lub skórek, postaraj się zwalczyć ten nawyk, ponieważ może on prowadzić do powstawania drobnych ran, przez które wirus łatwiej wnika do organizmu. Staraj się również unikać drapania lub dotykania istniejących kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała.
Wzmocnienie ogólnej odporności organizmu jest kolejnym ważnym elementem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które wspierają działanie układu immunologicznego. W okresach zwiększonego ryzyka infekcji, takich jak jesień i zima, warto rozważyć suplementację witaminy C, D czy cynku, które mają udowodnione działanie wspomagające odporność. Istnieją również szczepionki przeciwko niektórym typom wirusa HPV, które są zalecane głównie dla młodych osób, zapobiegając infekcjom, które mogą prowadzić do rozwoju nowotworów, a także w pewnym stopniu do powstawania niektórych typów brodawek.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż kurzajki często można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których niezbędna jest konsultacja lekarska. Zawsze warto udać się do lekarza dermatologa, jeśli masz jakiekolwiek wątpliwości dotyczące charakteru zmiany skórnej. Niektóre inne schorzenia, takie jak znamiona czy nawet nowotwory skóry, mogą na początku przypominać kurzajki, dlatego trafna diagnoza jest kluczowa. Szczególnie jeśli zmiana szybko rośnie, zmienia kolor, krwawi, swędzi lub jest bolesna, należy niezwłocznie skonsultować się ze specjalistą.
Szczególną ostrożność powinny zachować osoby z grup ryzyka. Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby zakażone wirusem HIV, czy pacjenci przyjmujący leki immunosupresyjne, powinny zgłaszać się do lekarza przy pierwszych objawach infekcji HPV. U tych osób kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i mogą stanowić większe ryzyko powikłań. Również w przypadku, gdy kurzajki pojawiają się w nietypowych miejscach, takich jak okolice narządów płciowych, odbytu czy na twarzy, konieczna jest wizyta u lekarza. Brodawki płciowe, znane jako kłykciny kończyste, wymagają specjalistycznego leczenia i diagnostyki.
Warto również zgłosić się do lekarza, jeśli domowe metody leczenia okazują się nieskuteczne. Czasami kurzajki są bardzo oporne na leczenie dostępne bez recepty, a próby samodzielnego usunięcia ich mogą prowadzić do powstania blizn, stanów zapalnych lub rozprzestrzenienia się infekcji. Lekarz dermatolog dysponuje szerszym wachlarzem metod terapeutycznych, takich jak krioterapia (wymrażanie), elektrokoagulacja (wypalanie), laseroterapia czy specjalistyczne preparaty na receptę. Dotyczy to zwłaszcza trudnych do usunięcia brodawek podeszwowych, które mogą być bardzo bolesne i nawracające. Nie należy zwlekać z wizytą u specjalisty, jeśli kurzajki sprawiają Ci duży dyskomfort, wpływają na Twoje samopoczucie lub utrudniają codzienne funkcjonowanie.