„`html
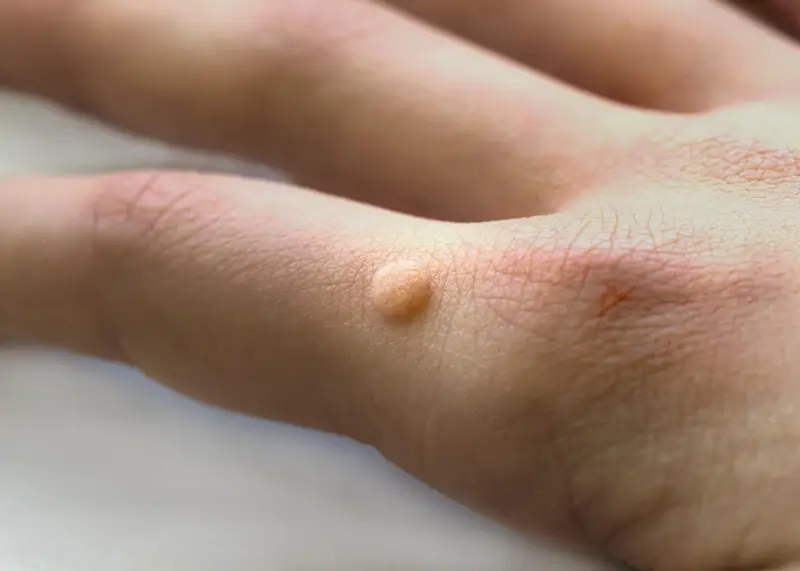
Kurzajki, znane również jako brodawki, są powszechnym problemem skórnym, z którym boryka się wiele osób na całym świecie. Choć zazwyczaj niegroźne, mogą stanowić źródło dyskomfortu, bólu, a także wpływać na samoocenę ze względu na swój nieestetyczny wygląd. Zrozumienie mechanizmu ich powstawania jest kluczowe dla skutecznego zapobiegania i leczenia. Podstawową przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Wirusy HPV są bardzo rozpowszechnione i istnieje ponad 100 ich typów. Niektóre z nich atakują skórę, prowadząc do rozwoju brodawek na dłoniach, stopach, a także w innych miejscach na ciele. Inne typy HPV są związane z rozwojem zmian przednowotworowych i nowotworowych, szczególnie w obrębie narządów płciowych, jednak w kontekście typowych kurzajek mówimy o wirusach łagodnych, dermatotropowych. Wirus ten przenosi się przez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z zanieczyszczonymi powierzchniami, takimi jak podłogi w szatniach, prysznice, baseny czy wspólne ręczniki.
Wirus HPV potrzebuje uszkodzonej skóry, aby móc wniknąć do organizmu. Drobne skaleczenia, otarcia, pęknięcia naskórka stanowią idealną „bramę” dla patogenu. Po wniknięciu wirus namnaża się w komórkach naskórka, powodując ich nieprawidłowy rozrost. To właśnie ten nadmierny rozrost komórek tworzy charakterystyczną, nierówną powierzchnię kurzajki. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej zmiany, może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy. Odporność organizmu odgrywa znaczącą rolę w tym procesie; osoby z osłabionym układem immunologicznym są bardziej podatne na zakażenie i rozwój liczniejszych, trudniejszych do leczenia brodawek.
Czynniki sprzyjające rozwojowi brodawek wirusowych na skórze
Choć wirus HPV jest bezpośrednią przyczyną powstawania kurzajek, istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zakażenia i rozwoju tych nieestetycznych zmian skórnych. Zrozumienie tych czynników pozwala na podjęcie odpowiednich działań profilaktycznych i ochronę przed wirusem. Przede wszystkim, osłabiony układ odpornościowy jest głównym winowajcą. Stres, niewłaściwa dieta, niedobór snu, choroby przewlekłe, a także przyjmowanie leków immunosupresyjnych – wszystko to może obniżyć zdolność organizmu do walki z infekcjami, w tym z wirusami HPV. W takich sytuacjach nawet niewielki kontakt z wirusem może doprowadzić do powstania kurzajki.
Wilgotne i ciepłe środowisko sprzyja przetrwaniu i namnażaniu się wirusów HPV. Dlatego też miejsca takie jak baseny, sauny, siłownie, szatnie czy wspólne prysznice są idealnym siedliskiem dla patogenów. Noszenie odkrytych stóp w tych miejscach, zwłaszcza jeśli skóra jest uszkodzona, znacznie zwiększa ryzyko zakażenia. Wirusy mogą przetrwać na wilgotnych powierzchniach, a następnie łatwo przedostać się na skórę. Dodatkowo, uszkodzenia skóry, nawet te najmniejsze, takie jak zadrapania, skaleczenia, otarcia czy suchość naskórka, tworzą otwartą drogę dla wirusa do wniknięcia w głąb skóry. Osoby, które często obgryzają paznokcie lub zrywają skórki wokół nich, są szczególnie narażone na rozwój kurzajek na palcach i wokół paznokci.
Częsty kontakt z wodą, szczególnie gorącą, może osłabiać naturalną barierę ochronną skóry, czyniąc ją bardziej podatną na infekcje. Dlatego też osoby pracujące w warunkach dużej wilgotności lub często moczące ręce i stopy, powinny zwracać szczególną uwagę na pielęgnację skóry i jej prawidłowe nawilżenie. Wiek również ma pewne znaczenie; dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, są często bardziej podatne na zakażenia wirusem HPV. Niemniej jednak, kurzajki mogą pojawić się u osób w każdym wieku. Warto również pamiętać o możliwości przeniesienia wirusa z jednej części ciała na inną poprzez dotykanie istniejącej kurzajki, a następnie innej, nieuszkodzonej skóry.
Jak wirus HPV prowadzi do niekontrolowanego wzrostu komórek
Mechanizm, dzięki któremu wirus brodawczaka ludzkiego (HPV) wywołuje powstanie kurzajki, jest fascynujący i opiera się na ingerencji w cykl życia komórek naskórka. Po wniknięciu do komórek skóry, zazwyczaj przez mikroskopijne uszkodzenia naskórka, wirus HPV integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza. Wirusy te posiadają specyficzne białka, zwane onkoproteinami, które odgrywają kluczową rolę w tym procesie. Przede wszystkim, białka te zakłócają naturalne mechanizmy kontroli cyklu komórkowego, które normalnie zapobiegają niekontrolowanemu podziałowi komórek.
Wirus HPV jest pasożytem bezwzględnym, co oznacza, że do swojego namnażania potrzebuje żywych komórek. Wirusy te celują w warstwy podstawne naskórka, gdzie znajdują się komórki macierzyste odpowiedzialne za regenerację skóry. Gdy wirus zaczyna się namnażać w tych komórkach, zaburza ich normalne funkcjonowanie. Wirus HPV „programuje” zainfekowane komórki do nadmiernego i niekontrolowanego podziału. Zamiast ulegać zaprogramowanej śmierci (apoptozie) lub różnicować się w dojrzałe komórki naskórka, zainfekowane komórki zaczynają się mnożyć w przyspieszonym tempie. To właśnie ten nadmierny rozrost komórek, w połączeniu z zaburzeniem procesu ich rogowacenia, prowadzi do powstania widocznej, wypukłej zmiany skórnej, którą nazywamy kurzajką.
Dodatkowo, niektóre typy wirusa HPV mogą powodować zmiany w sposobie, w jaki komórki komunikują się ze sobą i z układem odpornościowym. Wirus może „ukryć” zainfekowane komórki przed atakiem układu odpornościowego, co pozwala mu na dalsze namnażanie się i rozwój brodawki. W efekcie, na powierzchni skóry pojawia się grudka, która składa się z nadmiernie namnożonych i nieprawidłowo zróżnicowanych komórek naskórka. Charakterystyczna, szorstka powierzchnia kurzajki wynika z nadmiernego gromadzenia się keratyny – białka budującego naskórek – oraz z nieregularnego wzrostu brodawki. W zależności od typu wirusa HPV i lokalizacji zmiany, kurzajki mogą przyjmować różne formy i rozmiary, od małych, płaskich grudek po większe, kalafiorowate narośla.
W jaki sposób dochodzi do przenoszenia wirusa brodawczaka ludzkiego
Przenoszenie wirusa brodawczaka ludzkiego (HPV), który jest przyczyną powstawania kurzajek, odbywa się głównie poprzez bezpośredni kontakt z zainfekowaną skórą. Oznacza to, że dotknięcie kurzajki osoby chorej, a następnie dotknięcie własnej skóry, może prowadzić do zakażenia. Wirusy HPV są bardzo odporne i mogą przetrwać przez pewien czas na różnych powierzchniach, co sprawia, że pośrednie przenoszenie jest również możliwe. Miejsca publiczne o dużej wilgotności i ciepłocie, takie jak wspomniane już baseny, sauny, siłownie, a także sale gimnastyczne, szatnie, czy wspólne prysznice, stanowią idealne środowisko dla wirusa. Dotknięcie powierzchni, na której znajdują się cząsteczki wirusa, a następnie przetarcie oka, nosa czy ust, lub kontakt z uszkodzoną skórą, może skutkować infekcją.
Sam fakt posiadania wirusa HPV nie zawsze oznacza natychmiastowe pojawienie się kurzajki. Układ odpornościowy większości osób jest w stanie skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne zmiany. Jednak w przypadku osłabionej odporności, okresowej lub przewlekłej, wirus może się rozwijać. Istnieje również zjawisko autoinokulacji, czyli samozakażania. Polega ono na przenoszeniu wirusa z istniejącej kurzajki na inne części ciała tej samej osoby. Dzieje się tak, gdy osoba dotyka swojej kurzajki, a następnie np. miejsca na stopie, gdzie skóra jest bardziej podatna na zakażenie, na przykład po skaleczeniu.
Rzadziej, ale jednak możliwe, jest przenoszenie wirusa poprzez przedmioty codziennego użytku, takie jak ręczniki, ubrania, czy obuwie, jeśli miały one kontakt z płynami ustrojowymi osoby zainfekowanej. Szczególnie podatne na zakażenie są miejsca, gdzie skóra jest cieńsza, bardziej wilgotna lub uszkodzona. Dłonie i stopy są najczęściej atakowanymi obszarami, co wynika z ich częstego kontaktu z otoczeniem. Warto podkreślić, że wirusy HPV wywołujące kurzajki to inne typy niż te, które mogą prowadzić do rozwoju nowotworów. Niemniej jednak, higiena i unikanie kontaktu z potencjalnymi źródłami zakażenia są kluczowe dla zapobiegania.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na świadomym unikaniu kontaktu z wirusem HPV oraz na wzmacnianiu naturalnych mechanizmów obronnych organizmu. Kluczowe jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych. Noszenie obuwia ochronnego w szatniach, na basenach, saunach i pod prysznicami to jedna z najskuteczniejszych metod zapobiegania zakażeniom wirusem HPV na stopach. Unikajmy również dzielenia się ręcznikami, golarkami czy innymi przedmiotami osobistego użytku, które mogą mieć kontakt z płynami ustrojowymi.
Utrzymywanie skóry w dobrej kondycji jest niezwykle ważne. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, pomaga w utrzymaniu jej naturalnej bariery ochronnej. Unikajmy obgryzania paznokci, zrywania skórek czy drapania istniejących zmian skórnych, ponieważ takie działania mogą stworzyć drogę dla wirusa do wniknięcia w skórę. W przypadku dzieci, edukacja na temat higieny i unikania kontaktu z nieznanymi zmianami skórnymi jest równie istotna. Wzmocnienie układu odpornościowego poprzez zdrową dietę, odpowiednią ilość snu, regularną aktywność fizyczną i unikanie nadmiernego stresu, znacząco zwiększa zdolność organizmu do walki z infekcjami wirusowymi, w tym z HPV.
Warto również wiedzieć, że istnieją szczepionki przeciwko niektórym typom wirusa HPV, które są zarejestrowane w celu zapobiegania infekcjom narządów płciowych i związanym z nimi nowotworom. Chociaż nie chronią one przed wszystkimi typami wirusów powodującymi kurzajki skórne, stanowią ważny element profilaktyki w szerszym kontekście zakażeń HPV. Po pojawieniu się kurzajki, ważne jest, aby nie próbować jej samodzielnie usuwać w sposób drastyczny, np. poprzez wycinanie czy wydrapywanie, ponieważ może to prowadzić do rozprzestrzenienia się wirusa i powstania nowych zmian, a także do nadkażeń bakteryjnych. W razie wątpliwości lub pojawienia się licznych, szybko rozprzestrzeniających się kurzajek, zawsze warto skonsultować się z lekarzem dermatologiem.
Kiedy warto udać się do specjalisty w celu leczenia
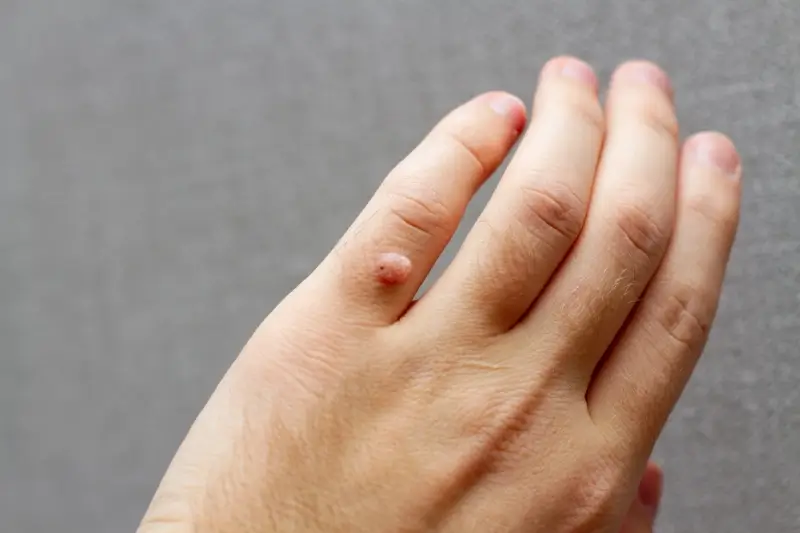
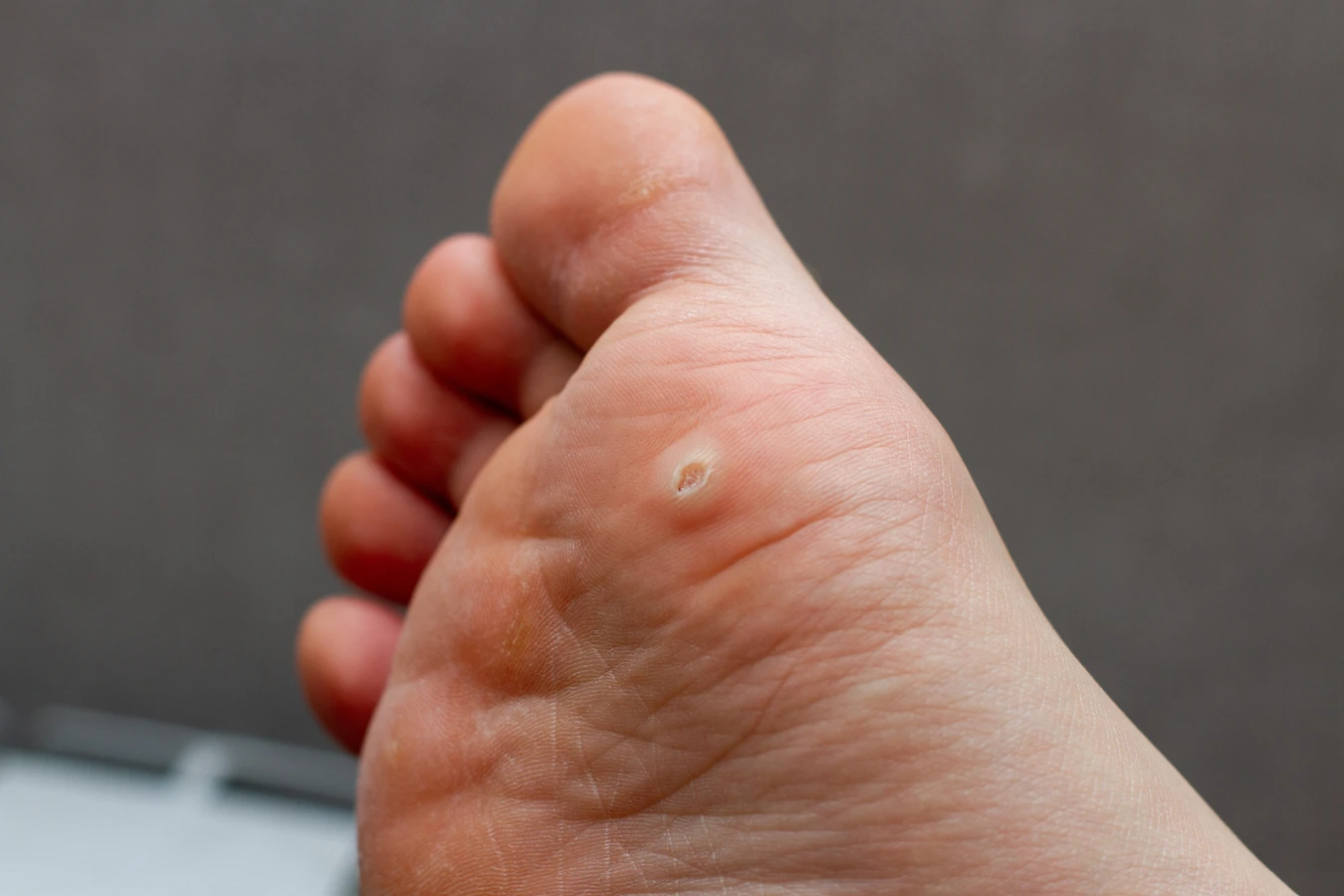
Choć wiele kurzajek znika samoistnie w ciągu kilku miesięcy lub lat, istnieją sytuacje, w których konsultacja z lekarzem dermatologiem staje się koniecznością. Przede wszystkim, jeśli kurzajki są liczne, szybko się rozprzestrzeniają lub są zlokalizowane w miejscach, które powodują szczególny dyskomfort lub ból, warto zasięgnąć profesjonalnej porady. Dotyczy to zwłaszcza brodawek zlokalizowanych na podeszwach stóp (brodawki podeszwowe), które mogą być bardzo bolesne podczas chodzenia i utrudniać codzienne funkcjonowanie. Podobnie, kurzajki na dłoniach lub palcach, które są często dotykane i mogą łatwo przenosić się na inne części ciała lub na inne osoby, wymagają uwagi.
Istotnym sygnałem alarmowym jest zmiana wyglądu kurzajki – pojawienie się krwawienia, zaczerwienienia, obrzęku, czy też silnego bólu. Takie objawy mogą sugerować nadkażenie bakteryjne lub inne komplikacje. Również w przypadku, gdy domowe metody leczenia okazują się nieskuteczne lub gdy kurzajki powracają mimo prób ich usunięcia, profesjonalna interwencja jest wskazana. Dermatolog dysponuje szerokim wachlarzem skutecznych metod terapeutycznych, które mogą obejmować kriototerapię (zamrażanie ciekłym azotem), elektrokoagulację (wypalanie prądem), laseroterapię, czy też zastosowanie silniejszych preparatów chemicznych, dostępnych wyłącznie na receptę.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy chorzy na cukrzycę. U tych pacjentów kurzajki mogą być bardziej uporczywe, trudniejsze do leczenia i stanowić większe ryzyko powikłań. W takich przypadkach, jak najszybsza konsultacja z lekarzem jest kluczowa dla wdrożenia odpowiedniego leczenia i monitorowania postępów. Również rodzice, którzy zauważą u swoich dzieci pojawienie się kurzajek, powinni rozważyć wizytę u specjalisty, zwłaszcza jeśli zmiany są liczne lub sprawiają dziecku dyskomfort. Lekarz oceni sytuację, doradzi najbezpieczniejszą metodę leczenia i wyjaśni zasady profilaktyki.
„`