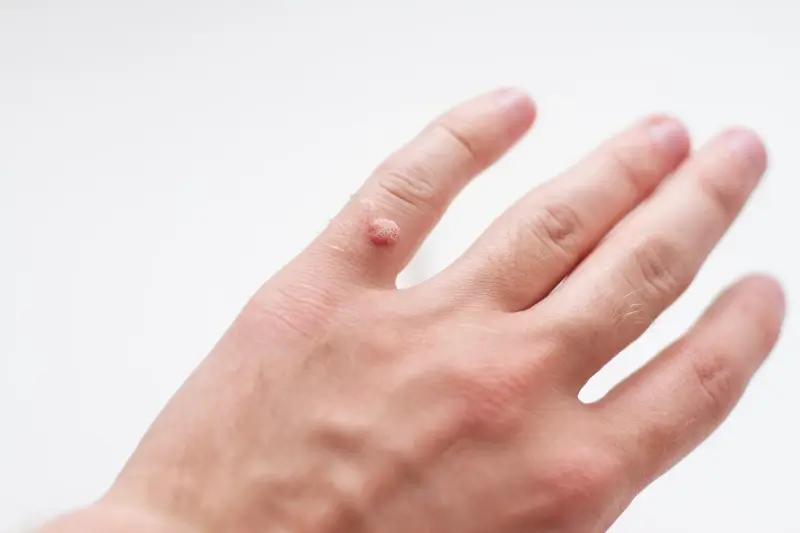
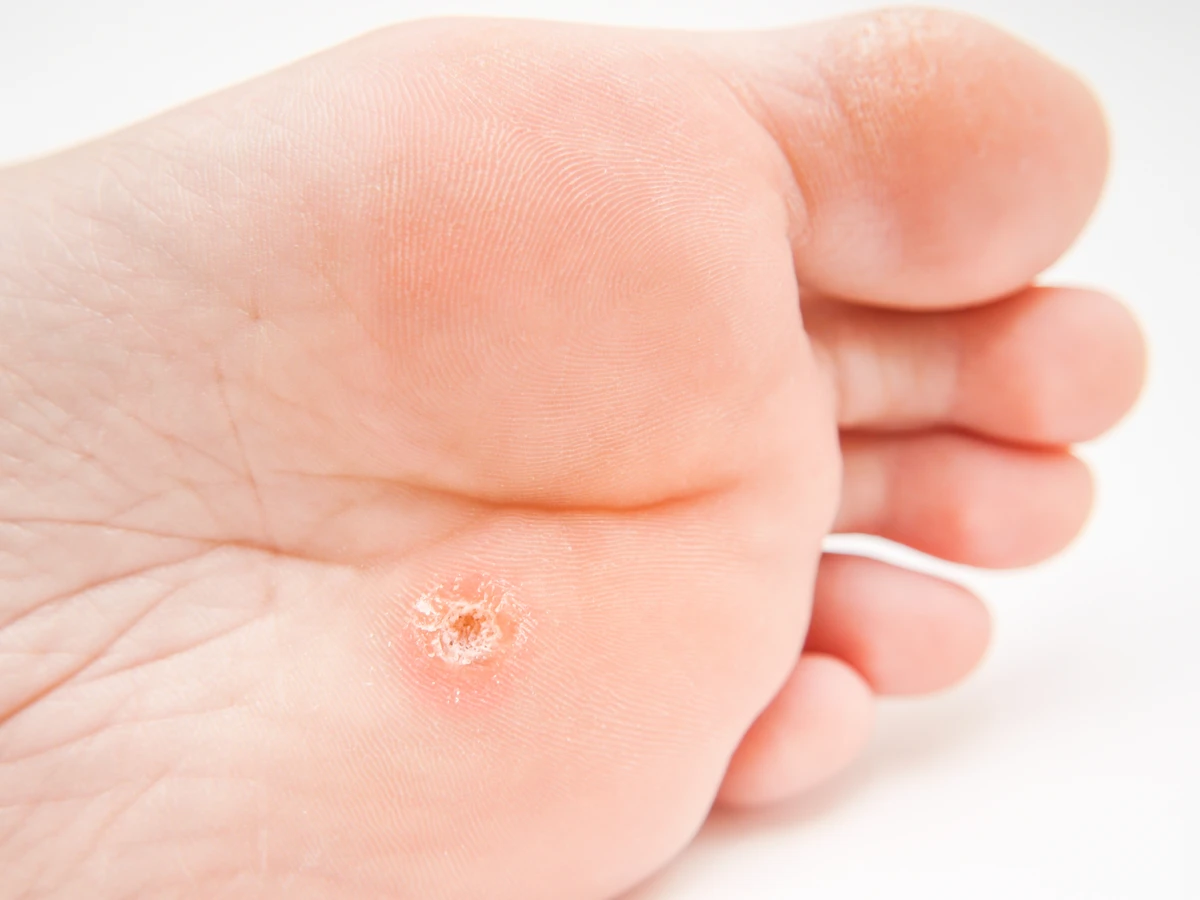
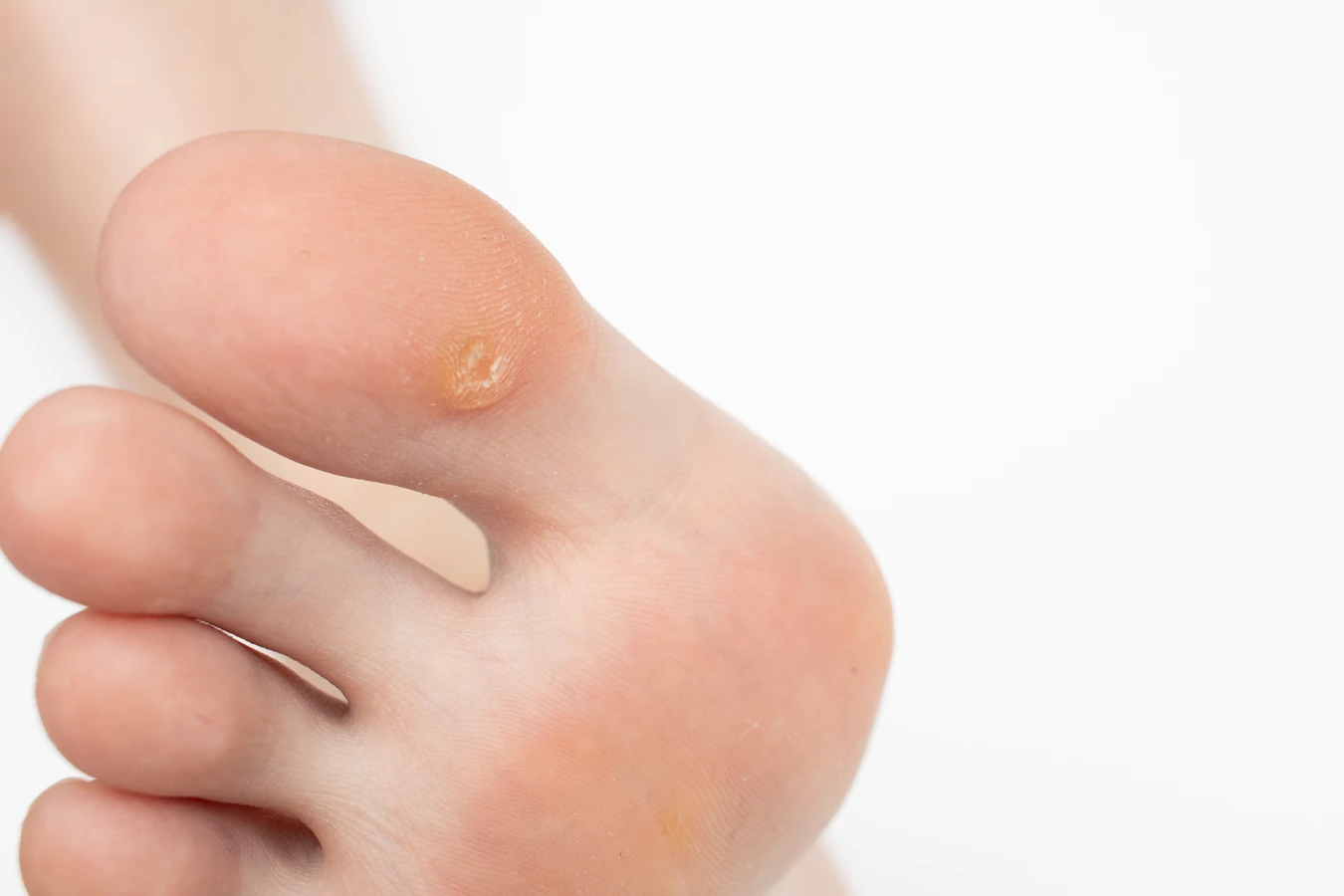
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Choć mogą pojawić się na każdej części ciała, najczęściej lokalizują się na dłoniach, stopach oraz w okolicy paznokci. Ich wygląd jest zróżnicowany – od niewielkich, płaskich grudek po większe, chropowate narośla, czasem przypominające kalafior. Charakterystyczna jest ich nierówna, często twarda powierzchnia. Rozpoznanie kurzajki jest zazwyczaj proste dla wprawnego oka, jednak w przypadku wątpliwości warto skonsultować się z lekarzem dermatologiem. Kluczowe jest odróżnienie kurzajek od innych zmian skórnych, takich jak znamiona czy modzele, które wymagają innego podejścia terapeutycznego.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest wysoce zaraźliwy i rozprzestrzenia się poprzez bezpośredni kontakt ze skórą zainfekowanej osoby lub poprzez dotykanie zanieczyszczonych powierzchni. Szczególnie sprzyjające środowisko dla rozwoju wirusa to miejsca wilgotne i ciepłe, takie jak baseny, sauny czy szatnie sportowe. Wirus może przetrwać na powierzchniach przez długi czas, co czyni je potencjalnym źródłem infekcji.
Objawy kurzajek mogą się różnić w zależności od miejsca ich występowania i typu wirusa HPV. Na dłoniach i palcach często pojawiają się brodawki zwykłe, które są szorstkie w dotyku i mogą mieć ciemne punkciki w środku – są to zatkane naczynia krwionośne. Na stopach, zwłaszcza na podeszwach, mogą rozwijać się brodawki podeszwowe, które są bolesne podczas chodzenia ze względu na nacisk ciała. Czasami przybierają one formę mozaiki, łącząc się w większe skupiska. Brodawki płaskie, zazwyczaj mniejsze i gładsze, często pojawiają się na twarzy i rękach, szczególnie u dzieci. Zrozumienie tych różnic jest pierwszym krokiem w kierunku skutecznego leczenia i zapobiegania dalszemu rozprzestrzenianiu się infekcji.
Główne przyczyny powstawania kurzajek i czynniki ryzyka
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Istnieje ponad sto typów tego wirusa, a różne jego odmiany odpowiadają za różne rodzaje brodawek. Wirus ten wnika do organizmu poprzez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry. Gdy wirus dostanie się do komórek skóry, zaczyna się namnażać, prowadząc do nieprawidłowego wzrostu naskórka i formowania się charakterystycznych zmian. Sama obecność wirusa HPV w otoczeniu nie oznacza jednak automatycznie pojawienia się kurzajki. Kluczową rolę odgrywa tutaj stan układu odpornościowego.
Osłabiony system immunologiczny jest jednym z najważniejszych czynników ryzyka sprzyjających rozwojowi kurzajek. Osoby z obniżoną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne po przeszczepach, czy też osoby zakażone wirusem HIV, są znacznie bardziej podatne na infekcje HPV i trudniej radzą sobie z eliminacją wirusa z organizmu. W takich przypadkach nawet niewielka ekspozycja na wirusa może skutkować pojawieniem się licznych i trudnych do leczenia brodawek. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, również częściej borykają się z kurzajkami.
Istotnym czynnikiem ryzyka jest także ekspozycja na wirusa w miejscach publicznych, gdzie warunki sprzyjają jego rozprzestrzenianiu. Baseny, przebieralnie, siłownie, sauny, a nawet wspólne korzystanie z ręczników czy obuwia, mogą stanowić drogę transmisji wirusa. Wilgotne środowisko sprzyja przeżywalności wirusa na powierzchniach, a liczne drobne urazy skóry, które łatwo powstają w takich miejscach, ułatwiają mu wniknięcie. Zaniedbanie higieny osobistej, noszenie obcisłego obuwia powodującego otarcia, czy też częste moczenie skóry, również mogą zwiększać podatność na infekcję i rozwój kurzajek.
Jak wirus brodawczaka ludzkiego prowadzi do powstania kurzajek
Wirus brodawczaka ludzkiego (HPV) jest patogenem, który ma specyficzne powinowactwo do komórek nabłonkowych skóry i błon śluzowych. Po wniknięciu do organizmu, najczęściej poprzez mikrouszkodzenia naskórka, wirus infekuje keratynocyty – podstawowe komórki budujące naskórek. Wczesne etapy infekcji są często bezobjawowe, ponieważ wirus potrzebuje czasu, aby się namnożyć i wywołać widoczne zmiany. Po zakażeniu komórek, HPV przejmuje ich mechanizmy replikacyjne, wykorzystując je do produkcji własnych cząsteczek.
Następnie dochodzi do zaburzeń w procesie różnicowania i proliferacji komórek naskórka. Zamiast prawidłowo dojrzewać i złuszczać się, zainfekowane komórki zaczynają się nadmiernie mnożyć, tworząc charakterystyczne zgrubienie, czyli brodawkę. Różne typy wirusa HPV mają tendencję do infekowania różnych obszarów ciała i powodowania specyficznych rodzajów brodawek. Na przykład, niektóre typy wirusa preferują skórę dłoni i stóp, prowadząc do powstania brodawek zwykłych i podeszwowych, podczas gdy inne mogą atakować skórę twarzy i szyi, powodując brodawki płaskie.
Mechanizm działania wirusa polega na zmianie cyklu komórkowego. HPV wprowadza do komórki własne białka, które zakłócają działanie kluczowych regulatorów wzrostu i podziału komórki. W efekcie komórki zaczynają się niekontrolowanie dzielić, a proces ich dojrzewania jest zaburzony. Powoduje to powstanie hiperplazji (nadmiernego rozrostu) naskórka, która manifestuje się jako widoczna kurzajka. W niektórych przypadkach, układ odpornościowy jest w stanie skutecznie zwalczyć infekcję wirusową i doprowadzić do samoistnego zaniku brodawki. Jednak u osób z osłabioną odpornością lub w przypadku szczególnie agresywnych typów wirusa, infekcja może utrzymywać się przez długi czas, a brodawki stają się trudniejsze do usunięcia.
Jak można zapobiegać powstawaniu kurzajek i ich rozprzestrzenianiu
Podstawowym elementem profilaktyki przeciwko kurzajkom jest unikanie kontaktu z wirusem brodawczaka ludzkiego (HPV). Kluczowe jest przestrzeganie zasad higieny osobistej, zwłaszcza w miejscach publicznych. Należy pamiętać o noszeniu obuwia ochronnego na basenach, pod prysznicami, w szatniach i innych wilgotnych, publicznych miejscach. Pozwala to zminimalizować ryzyko kontaktu stóp z wirusem obecnym na podłożu. Po powrocie do domu, warto dokładnie umyć ręce, szczególnie po kontakcie z przedmiotami, które mogły być dotykane przez wiele osób.
Ważne jest również dbanie o kondycję skóry, aby była ona jak najmniej podatna na infekcje. Regularne nawilżanie skóry pomaga zapobiegać jej pękaniu i tworzeniu się drobnych ran, przez które wirus może łatwiej wniknąć. Unikanie urazów mechanicznych, takich jak skaleczenia czy otarcia, również jest istotne. W przypadku posiadania kurzajki, należy unikać jej drapania, gryzienia czy wyciskania, ponieważ może to prowadzić do rozprzestrzeniania się wirusa na inne części ciała lub do zakażenia innych osób. Należy również pamiętać o nieużywaniu wspólnych ręczników, przyborów do paznokci czy innych przedmiotów osobistego użytku.
Chociaż nie ma szczepionki zapobiegającej wszystkim typom HPV, istnieją szczepienia chroniące przed niektórymi z nich, które są związane z rozwojem brodawek narządów płciowych, a także z niektórymi nowotworami. W kontekście brodawek skórnych, profilaktyka skupia się głównie na higienie i unikaniu ekspozycji. Warto również wzmacniać swój układ odpornościowy poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną. Silny organizm jest w stanie skuteczniej zwalczać infekcje wirusowe, w tym te powodujące kurzajki. W przypadku osób pracujących w zawodach zwiększonego ryzyka ekspozycji na wirusa, np. fizjoterapeuci czy pracownicy basenów, stosowanie rękawiczek ochronnych może być dodatkowym środkiem zapobiegawczym.
Skuteczne metody leczenia kurzajek dostępnych w aptece
Apteki oferują szeroki wachlarz preparatów do samodzielnego leczenia kurzajek, które są skuteczne w większości przypadków. Najpopularniejsze są preparaty zawierające substancje keratolityczne, takie jak kwas salicylowy lub kwas mlekowy. Działają one poprzez stopniowe rozpuszczanie zrogowaciałej warstwy naskórka, która tworzy kurzajkę. Kwas salicylowy można znaleźć w postaci plastrów, płynów lub maści. Stosuje się je zazwyczaj codziennie, nakładając preparat bezpośrednio na kurzajkę, po wcześniejszym zmiękczeniu jej w ciepłej wodzie. Proces leczenia może trwać od kilku tygodni do kilku miesięcy, w zależności od wielkości i uporczywości brodawki.
Inną grupą preparatów aptecznych są środki oparte na kriodestrukcji, czyli zamrażaniu. Działają one podobnie do zabiegów wykonywanych przez lekarzy, ale w łagodniejszy sposób. Aplikator nasączony zimnym gazem (najczęściej mieszaniną dimetyloeteru i propanu) przykłada się do kurzajki na określony czas. Niska temperatura powoduje zniszczenie komórek brodawki, prowadząc do jej odpadnięcia. Metoda ta jest zazwyczaj szybka i skuteczna, choć może być nieco bolesna i czasami wymaga powtórzenia zabiegu.
W aptekach dostępne są również preparaty na bazie substancji łagodniejszych, które mogą być stosowane u dzieci lub osób z wrażliwą skórą. Należą do nich np. preparaty z olejkiem z drzewa herbacianego czy inne naturalne ekstrakty roślinne, które wykazują działanie antywirusowe i keratolityczne. Choć ich działanie jest zazwyczaj wolniejsze, mogą stanowić alternatywę dla silniejszych środków. Ważne jest, aby przed zastosowaniem jakiegokolwiek preparatu dokładnie zapoznać się z ulotką i stosować się do zaleceń producenta. W przypadku braku poprawy lub nasilenia objawów, konieczna jest konsultacja z lekarzem.
Kiedy należy zgłosić się po pomoc do lekarza specjalisty
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem dermatologiem staje się niezbędna. Pierwszym sygnałem, że wizyta u specjalisty jest wskazana, jest brak skuteczności stosowanego leczenia. Jeśli po kilku tygodniach lub miesiącach regularnego stosowania preparatów aptecznych kurzajka nie zmniejsza się, nie znika lub wręcz przeciwnie – powiększa się lub pojawiają się nowe zmiany, warto zasięgnąć porady lekarza.
Szczególną ostrożność należy zachować w przypadku pojawienia się kurzajek w nietypowych miejscach lub o nietypowym wyglądzie. Brodawki zlokalizowane na twarzy, w okolicy narządów płciowych, na błonach śluzowych, a także te, które szybko zmieniają kolor, kształt, krwawią lub są bardzo bolesne, powinny być niezwłocznie skonsultowane z lekarzem. Mogą one bowiem świadczyć o innej, poważniejszej zmianie skórnej, a nie o zwykłej kurzajce, lub wymagać specjalistycznego podejścia terapeutycznego. Wczesna diagnostyka jest kluczowa w takich przypadkach.
Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby chore na cukrzycę z neuropatią, czy pacjenci z chorobami autoimmunologicznymi, powinni być szczególnie ostrożni. U tych pacjentów infekcje wirusowe mogą mieć cięższy przebieg, a leczenie kurzajek może być bardziej skomplikowane. Lekarz będzie w stanie ocenić ryzyko powikłań i dobrać najbezpieczniejszą oraz najskuteczniejszą metodę leczenia. Ponadto, jeśli kurzajki są liczne, szybko się rozprzestrzeniają lub powodują znaczny dyskomfort i ból, profesjonalna interwencja medyczna jest uzasadniona. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapia ciekłym azotem, elektrokoagulacja, laseroterapia, czy też w niektórych przypadkach leczenie farmakologiczne.